凡·布克姆病



临床病史
一名46岁的女性患者,出现颈部疼痛、头痛、听力减退和视力下降。
影像学表现
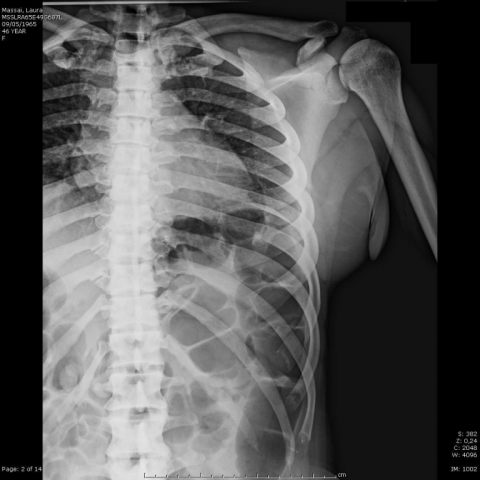
一名46岁女性患者就诊,表现为颈部疼痛、听力减退、头痛以及视力下降。进行了颈椎X线检查,显示颅盖明显增厚,尤其是在额部和枕骨底部区域,下颌骨过度生长,颈椎骨质增生(图1)。骨骼X线显示锁骨和肋骨显著骨质增生(图3),长骨干部皮质增厚并伴有髓腔缩小,尤其在股骨和胫骨(图4)。骨盆亦呈增厚。胸椎和腰椎椎体受累程度较椎棘突轻(图2)。
CT证实额骨和枕骨增厚(>3 cm)、岩骨骨质增生以及内外耳道变窄(图5)。
实验室检查显示碱性磷酸酶升高,骨密度(BMD)数值显著升高(2.050 g/cm³),T值11, 8。实验室、临床和影像学特征强烈提示Van Buchem病。
病情讨论
Van Buchem 病(VBD)是一种罕见的常染色体隐性骨病,归类为家族性全身性皮质增生症(FGCH),其特征为皮质骨内膜骨组织过度增生。
已知 FGCH 有两种类型。
第一型或 Van Buchem 病,为常染色体隐性遗传。骨骼异常在第一个十年开始并呈进行性,碱性磷酸酶(ALP)水平升高。
第二型或 Worth 病,为常染色体显性遗传。在这种病理下,骨增生在第二个十年停止,且 ALP 值正常 [6]。
该疾病的发病机制与成骨细胞活性的增加相关。VBD 由 SOST 基因非编码序列的缺失所致。SOST 基因位于染色体 17q12-q21,编码的硬骨素可抑制骨生长。在 VBD 中,该蛋白缺失或显著降低 [3-4; 7-8]。
多种骨骼可出现增生性病变:首当其冲的是颌骨和颅骨,其次是肋骨、锁骨以及长骨干骺部。椎体正常,而椎弓受累。病变呈对称性、进行性,导致骨骼重量可增加至正常的三倍。
诊断依据家族史和影像学特征;实验室检查可见 ALP 升高。组织学显示骨结构正常。
X 线检查显示颅盖骨增厚,尤其在额部和枕基部。颅底和岩骨也受累,有时可观察到鼻窦闭塞。颌骨是典型受累部位,表现为矢状和横向径线增加,髁突增厚以及下颌角变大 [1-2]。长骨表现为骨干皮质增生和骨髓腔狭窄。手足骨在骨骺也增厚。肋骨和锁骨呈显著增生,颈椎比胸椎和腰椎受累更明显。骨盆的增生程度比其他部位轻 [9-10]。
CT 可以证实 X 线所见,并有助于对岩骨、颅神经和外周神经孔的研究。
MR 有助于评估外周神经病变。
在 VBD 中常见神经学问题,如神经受压、外周神经(V、VII、VIII、X)麻痹、由于听小骨链及岩骨锥体部硬化导致的听力减退或丧失、以及由于视神经孔狭窄导致的视神经萎缩。颅内高压症状、认知和运动缺陷相对少见。尚未报道有骨折病例 [1-2; 9-10]。
鉴别诊断包括 Albers-Schönberg 病(该病的颅骨和颌骨通常不受累,椎骨增生明显,骨折发生率增高 [2])以及 Engelmann-Camurati 病(其特征为颅骨、长骨和骨盆皮质增厚;颌骨不受累;患者可出现四肢疼痛、肌肉疲劳和典型的“鸭步”步态 [5])。
鉴别诊断列表
最终诊断
范布谢姆病
证书
没有可翻译的英文内容。
图像分析
头颅X线检查


脊柱和骨盆X线检查



肋骨和锁骨的X光检查

长骨X线检查



CT图像




影像学发现
本例患者(女性,46 岁)主要影像学资料包括头颅、椎体、骨盆以及四肢长骨的 X 线与部分 CT 图像。综合观察可见以下特征:
- 头颅与颅底:颅骨明显增厚,前额与枕骨底部(basi-occipital)改变尤为显著;可见颅顶厚度增宽,双侧岩骨(petrous bone)亦受累;部分患者会出现听小骨硬化及外/内耳道狭窄。
- 下颌骨:可见下颌体、下颌角与髁突增厚,提示颌骨范围的骨皮质增生,可能出现咬合关系改变。
- 脊柱:颈椎及胸椎后弓骨质增厚明显,椎体形态大体正常;但后方椎板厚度明显增加,可能导致椎管相对狭窄。
- 胸廓与肋骨:肋骨表现为不同程度的皮质增厚,胸廓骨骼普遍呈增厚趋势。
- 骨盆及长骨:骨盆增厚相对较轻,但仍可见髂骨、坐骨等皮质增厚;四肢长骨(股骨、胫骨、肱骨等)亦有明显的骨皮质增厚及髓腔狭窄。
实验室方面通常可见血清碱性磷酸酶(ALP)升高,但本报告仅依据影像资料与既往文献说明。患者症状包括颈部疼痛、头痛、听力下降及视力减退,均可能与骨增厚导致的颅神经孔道变窄和神经受压有关。
潜在诊断
根据患者的临床表现(听力减退、视力下降、颈部疼痛、头痛)以及影像所见(广泛的骨质皮质增厚,尤其是头颅和下颌骨明显受累),可考虑以下主要诊断或鉴别诊断:
- Van Buchem 病(家族性广泛性骨皮质增生症,Type 1):
- 稀有的常染色体隐性遗传疾病,骨皮质增厚明显,常见于颌骨、颅底、长骨中段。
- 典型表现为进行性颅骨增厚,血清碱性磷酸酶升高,神经压迫症状,如听力和视力受损。
- Albers-Schönberg 病(骨硬化症或大理石骨病):
- 骨硬化多累及椎体、骨盆、长骨,易发生骨折;头颅与下颌骨增厚并不常见。
- 常染色体显性或隐性方式遗传,多伴随骨髓造血受限。
- Engelmann-Camurati 病(进行性骨干硬化症):
- 主要累及长骨和颅骨皮质增生,但下颌骨不典型;常伴肢体疼痛、肌无力和特殊踏鹆步态(waddling gait)。
最终诊断
结合患者年龄、症状(颈痛、头痛、听力与视力受损)、影像学表现(颌骨及颅底显著的皮质增厚、胸椎后弓增厚等),并考虑到此类疾病的遗传背景及血清碱性磷酸酶通常升高,最可能的诊断为 Van Buchem 病(Type 1 家族性广泛性骨皮质增生症)。
若需进一步确诊,可考虑:
- 完善基因检测(SOST 基因相关突变或缺失)。
- 结合血液学检查(包含 ALP、钙磷代谢及其他骨标志物)。
- 对疑似神经受压部位行 MRI 以评估神经组织受累程度。
治疗方案与康复计划
1. 治疗策略
- 常规保守治疗:目前无特异性药物可逆转骨增厚,主要为对症处理,如止痛药物缓解颈痛、头痛症状,或配合神经营养剂保护受压神经。
- 手术干预:当神经受压严重(如导致难以逆转的视神经或听神经功能损害)可考虑减压手术;颌骨扩增明显影响咬合功能时,也可予以正颌手术评估。
- 辅助设备:对听力受损者可配合助听器等辅助措施;视力受损者可长期定期随访眼科或考虑光学矫正。
2. 康复/运动处方与建议
基于 Van Buchem 病的骨质增厚特点,一般骨折风险相较其他骨病反而不典型升高。然而,病变可造成神经压迫、身体活动困难,故在康复训练中需注意以下:
- 运动频率(Frequency):建议每周 3-5 次康复训练或轻中度锻炼,分散到不同天数,避免持续高强度运动。
- 运动强度(Intensity):以中低强度为主,避免颈椎和脊柱过度负荷的高冲击练习。可选择泳池康复或低冲击有氧运动(如固定自行车、椭圆机等)。
- 运动时间(Time):每次 30-45 分钟为宜,包括 5-10 分钟热身和 5 分钟放松。
- 运动方式(Type):优先选择关节负担相对较小的活动,如游泳、健身自行车、太极拳、简单伸展操,以避免因姿势不当导致颈椎或颅骨受压加剧。
- 运动进阶(Progression):从低到中等强度逐渐增加负荷,观察颈部疼痛及神经症状,如出现头痛加重、听力或视觉进一步受损,应暂停并及时就医评估。
考虑到患者已有头痛、听力及视力减退,任何动作均需在专业指导下进行,并警惕头颅、颈椎过度活动带来的神经损伤风险。若心肺功能较好,可在中长期在医生与康复师的指导下联合开展包括肌力、柔韧性和平衡能力的训练计划。
免责声明
本报告基于现有的患者信息和影像学资料进行参考性分析,不能替代线下面诊或专业医生的意见。具体治疗与康复方案应结合患者的实际情况,由专科医师和康复治疗师综合评估后制定并实时调整。
人类医生最终诊断
范布谢姆病