正在消退的褐色瘤,表现类似骨硬化性转移瘤。


临床病史
一名36岁的双侧先天性肾发育不良患者,目前正在接受透析并等待肾移植,在因继发于腹膜透析的细菌性腹膜炎评估而来到我们机构。
影像学表现
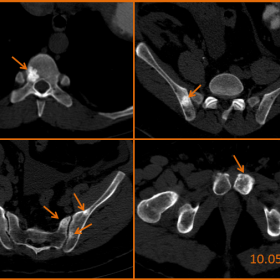
CT和常规影像显示,在T9椎体、骨盆和左股骨头出现了多发硬化且略微不均匀的病灶,并在左耻骨体出现了一个混合性溶骨及硬化的病灶,这些病灶在之前的X线检查中并未出现。鉴于这些新形成的病灶,骨转移可能是一个潜在诊断;然而,考虑到患者有肾移植失败史且其生物学指标提示继发性甲状旁腺功能亢进,棕色肿瘤是首要考虑的诊断。在MRI上,除了左耻骨体的混合溶骨及硬化病灶外,其余病灶在所有序列(T2、T1和STIR)上均表现为低信号密度;而左耻骨体的混合性病灶在T2和STIR加权图像上呈现信号不均匀增高。五个月后随访的CT显示,所有硬化性病灶都绝对稳定,左耻骨体混合病灶出现硬化转变,这进一步支持了棕色肿瘤正处于消退的假设。
病情讨论
棕色肿瘤并不是真正的肿瘤,而是由含有许多破骨细胞样巨细胞的成纤维细胞组织所组成。它可发生于任何年龄,可见于原发性和继发性甲状旁腺功能亢进。在慢性肾功能衰竭中,过量的钙从尿液中排出导致甲状旁腺激素激活,进而引发破骨细胞对骨的更新,某些部位骨质流失尤其迅速,最终骨髓被修复性肉芽组织以及血管、纤维组织所替代。棕色肿瘤病变因其病灶内存在出血成分及含铁血黄素沉积而得名。随后它们还可能发生坏死与液化,形成囊肿 [1]。
在X线片上,棕色肿瘤表现为边界清晰的溶骨性病变,有时呈膨胀性且偏心。于MRI上,其外观取决于实性与囊性成分的比例;在T1和T2加权成像中,实性成分信号强度中等至低,而囊性成分在T2加权序列中呈高信号;它们甚至可能出现液-液平面,类似动脉瘤样骨囊肿;经静脉注射钆对比剂后,实性部分及分隔会增强 [1, 2].
在切除腺瘤或纠正肾功能后,溶骨性改变会被骨硬化所取代 [3]。在MRI上,病灶在T1和T2加权成像中的信号强度及其对比增强均可回退。若缺乏硬化转变,则应怀疑其他病变,如纤维异常增殖症、恶性肿瘤或骨髓瘤。
组织学分析并非总能提供诊断帮助,因为其发现并不具有特异性,也可在其他骨病变(如巨细胞瘤或肉芽肿及动脉瘤样骨囊肿)中见到。诊断通常基于随访以及临床、生物学和影像学参数的综合评估 [4]。
棕色肿瘤病变的常见部位包括颅底、眼眶、副鼻窦、脊柱、肋骨,以及骨盆、骶髂关节、股骨、胫骨、肱骨、手指骨、锁骨和肩胛骨,但它也可能发生于全身任何骨骼 [5, 6]。
棕色肿瘤可能无症状,也可能引发疼痛。若位于脊柱则可能罕见地导致脊髓受压 [4]。
鉴别诊断列表
最终诊断
褐色瘤正在消退
证书
没有检测到可翻译的英文内容。
图像分析
CT轴向平面图像,无静脉内对比剂。

2010年1月15日的骨盆前后位X线片

2007年12月6日的骨盆前后位X线片

MRI T1加权和STIR加权图像

与2010年5月10日和2010年10月12日的腹部CT进行比较,未使用静脉造影剂。

医学影像分析报告
一、影像学发现
从提供的CT、X线及MRI影像可见:
- 骨盆及股骨近端等处均出现边界清晰的溶骨性或低密度病灶,有些病灶呈轻度膨胀性改变,局部可见残存的较薄骨皮质。
- 在CT图像上,部分病灶内部密度不均,呈出不同程度的密度衰减;MRI上,实性成分在T1和T2加权像上信号多表现为低或等信号,某些区域可见高信号区域,提示可能存在囊性或液化成分。
- 部分病灶边界较清晰,且局部增强后可见病灶实性分隔或残存的骨小梁。
- 无明显骨折征象,但病灶较为广泛,提示骨质受损范围较大,需要综合考虑疾病的全身性因素。
二、潜在诊断
结合患者的病史(双侧先天性肾发育不良,长期透析,继发性甲状旁腺功能亢进高发风险)及影像学表现,可考虑以下诊断或鉴别诊断:
- 棕色瘤(Brown Tumour)或继发性甲状旁腺功能亢进所致骨病变:
本例患者有长期慢性肾功能不全及继发性甲状旁腺功能亢进的基础,棕色瘤的影像学特点常为膨胀性溶骨性病灶,可出现不同程度信号不均,且多发散在全身多处骨骼。 - 骨巨细胞瘤:
通常位于骨骺-干骺端区域,呈溶骨性病变,可含多房性、囊性改变,但患者年龄和多发病灶、系统性情况均更倾向怒张性病变,如棕色瘤。 - 纤维结构不良(Fibrous Dysplasia):
可出现“磨玻璃”样改变,但在多发性骨破坏、且与肾功能不全相关的背景下并不常见。 - 其它恶性病变(如转移瘤或骨髓瘤):
此时多见于影像表现为广泛溶骨或密度异常,需警惕,但结合患者的PTH、钙磷代谢指标及MRI特征可区分。
三、最可能的最终诊断
结合患者慢性肾功能不全基础、长期透析病史、继发性甲状旁腺功能高亢的可能性,以及影像上多发溶骨性病灶、部分呈膨胀性改变、局部信号不均且增强后有实性分隔等表现,最符合的诊断为: 继发性甲状旁腺功能亢进引起的棕色瘤(Brown Tumour)。
若需进一步明确,可结合甲状旁腺激素(PTH)水平检测、血清钙磷及碱性磷酸酶等实验室指标,以及必要时的组织病理学检查(排除恶性病变)。
四、治疗方案与康复计划
1. 治疗策略
对于继发性甲状旁腺功能亢进导致的骨质改变,主要治疗目标是控制甲状旁腺激素过度分泌和纠正钙磷代谢紊乱:
- 内科治疗:包括纠正血钙、血磷紊乱,使用活性维生素D或钙调节剂(如钙剂、磷结合剂)等,必要时对甲状旁腺功能进行药物抑制。
- 外科治疗:若甲状旁腺腺体明显增生或存在腺瘤,可考虑行甲状旁腺切除术;对于骨破坏严重或有神经压迫症状(如脊髓压迫)的情况,可进行病灶刮除或手术减压。
- 透析及肾移植:维持充分、规范的透析治疗,并积极评估肾移植机会,以期根本上改善肾功能,从而缓解继发性甲状旁腺功能亢进。
2. 康复/运动处方
在骨骼仍受病变侵蚀、骨质相对脆弱的情况下,应循序渐进并结合个体情况:
- 运动频率(Frequency):每周可进行2-3次低冲击、有氧及抗阻训练。
- 运动强度(Intensity):应从低强度开始(如心率保持在最大心率的40-50%),运动时注意避免剧烈冲击,优先选择不负重或低负重形式,如平地步行、固定自行车等。
- 运动时间(Time):每次15-30分钟,根据自身耐受度逐步增加。
- 运动方式(Type):推荐关节友好型活动(游泳、椭圆机、轻量抗阻练习),避免高负荷或者大重量的阻力训练。
- 运动进阶(Volume & Progression):待骨质及全身状况改善后,可适度增加训练时间和轻度负重,但应在专科医生或康复治疗师指导下执行,避免骨折风险。
在整个康复和锻炼过程中,应密切观察患者症状,一旦出现显著骨痛或不适,应及时停止并评估。长期随访骨密度和PTH水平,以调整治疗和运动处方。
免责声明
本报告为基于当前影像与病史信息的参考性分析,不能替代面对面的临床诊断与专业医生的治疗意见。如有任何疑问或病情变化,应及时咨询相关专科医生。
人类医生最终诊断
褐色瘤正在消退