Parsonage Turner 综合征可导致多块肩部肌肉出现脂肪萎缩。



临床病史
一名45岁的女性患者,过去6个月出现右肩和手臂的疼痛、麻木和无力。左上肢及双下肢均正常。无外伤史或感染先兆史。
影像学表现
冈上肌、冈下肌、肩胛下肌、小圆肌和三角肌表现为肌肉容积减少,并在T1加权序列上出现异常高信号,提示脂肪替代。这些肌肉的肌腱仍维持正常的低信号。胸大肌和上臂肌群的肌肉容积及信号均正常。未见明确的肩袖肌腱撕裂或撞击征象。冈上切迹、肩胛冈盂切迹及四边孔(未显示)处可能发生对冈上神经或腋神经的压迫,但目前未见明显异常。颈椎影像学检查未见明显脊髓受压或神经椎间孔狭窄。
病情讨论
帕森纳奇-特纳综合征(PTS)以肩部至少一块肌肉出现严重疼痛和无力为特征。该病也被称为“急性臂丛神经炎”(acute brachial neuritis)和“神经痛性肌萎缩”(neuralgic amyotrophy)[1, 2]。它常常与颈椎病、肩袖病变以及肩关节撞击综合征等常见疾病相混淆,容易导致诊断延误和治疗不当[1]。感染和免疫学因素,包括既往病毒感染及疫苗接种,被认为在臂丛神经炎的发病机制中发挥作用[1, 2]。
PTS的常见临床特征包括严重的突然发作性疼痛和无力。感觉症状如感觉减退和感觉异常,以及少见的自主神经症状如皮肤改变、指甲改变及受累区域出汗增多也已有文献报道[3]。本病通常为自限性,大多数患者在发病后数月至数年内有不同程度的改善[1]。
MRI是可视化臂丛神经炎所致去神经支配后肌肉改变的理想影像学检查。了解肩部周围各肌肉的神经支配对于在MRI上评估受累模式至关重要。冈上肌和冈下肌由肩胛上神经支配,肩胛下肌由肩胛下神经支配,三角肌和小圆肌由腋神经支配。最常受累的神经是肩胛上神经,其中冈上肌和冈下肌最为常见[1, 2]。肌肉在MRI上的信号改变因疾病所处期不同而异[2]。在去神经支配的急性期可见肌肉内弥漫性T2W信号增高;在亚急性和慢性期则出现萎缩和脂肪浸润,在T1W图像上表现为信号增高。
本例中,冈上肌、冈下肌、肩胛下肌、小圆肌及三角肌均表现为肌肉体积减少及明显脂肪置换,对应肩胛上神经、肩胛下神经及腋神经的受累。在Gaskin和Helms的研究中[1],也报道过一例肩胛上、肩胛下和腋神经同时受累的病例。本例在肩胛上/关节盂棘上切迹区或四边孔区(未显示)未见异常,这些部位可能出现肩胛上神经和腋神经的受压。颈椎未见明显异常。无在症状出现前长期不用右肩的病史。结合病史呈慢性及典型的影像学表现,支持本例诊断为PTS的慢性期。
鉴别诊断列表
最终诊断
Parsonage-Turner 综合征的慢性期
证书
(无内容可翻译)
图像分析
右肩轴向T1加权MRI



右肩冠状位 T2 加权磁共振成像

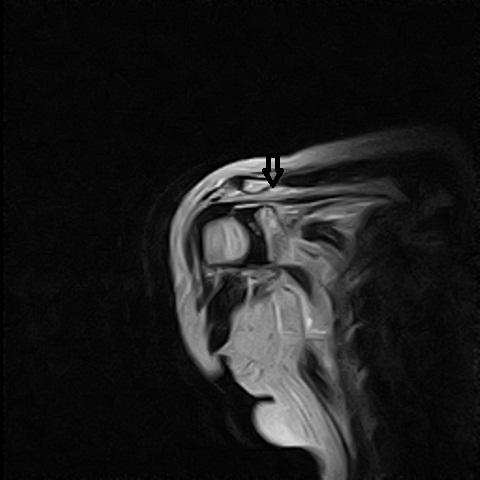

颈椎矢状位T2加权磁共振成像

医学影像分析报告
一、影像学发现
患者为45岁女性,主诉右肩及上臂疼痛、麻木和无力6个月。影像学(肩部MRI)主要显示:
- 冈上肌、冈下肌、肩胛下肌、小圆肌及三角肌整体肌肉萎缩、脂肪浸润明显,可见T1加权像表现为高信号改变。
- 病变分布符合坐落于肩关节周围的肌肉群,其神经支配分别来自于肩胛上神经、肩胛下神经及腋神经。
- 在肩胛上切迹、棘肩胛切迹及四边孔区域未见明显压迫病灶;颈椎MRI未见明显神经根或椎管狭窄、有力压迫等异常。
- 无明确慢性废用所致变化(如病变局限于某处长期未活动),而更倾向于神经原性疾病的影像学表现。
二、潜在诊断
基于患者出现的突发性、严重肩痛及之后的肌肉无力、肌萎缩,并结合影像学所见,可能的诊断或鉴别诊断包括:
- Parsonage-Turner 综合征(急性臂丛神经炎)
特点:急性或亚急性起病,剧烈肩痛,随后出现受累肌群无力、萎缩,影像学可见肩周围肌肉的神经源性变化。适合本例。 - 肩袖撕裂或肩峰撞击综合征
特点:多与外伤、劳损或退变有关,主要累及肩袖肌腱结构。但通常MRI可见肌腱断裂或撕裂征象,且与本例广泛的多肌群受累并不完全相符。 - 颈椎神经根病变
特点:颈椎间盘突出或椎管狭窄引发神经根压迫可导致相应节段肌力下降、疼痛或感觉异常,但本例颈椎MRI并未发现明显的神经根压迫证据。 - 其他周围神经病变
如肩胛上神经局部压迫、腋神经受压,但本例并无相应局部解剖狭窄征象或肿物压迫迹象。
三、最可能的最终诊断
综合患者的症状(急性疼痛起病后出现肌无力、萎缩、感觉异常)、影像学特征(肩部多块肌肉神经源性萎缩,脂肪浸润,无明显局部压迫或颈椎根性病变)、病史(半年左右的持续病程,非外伤或慢性废用所致),最可能的诊断为:
慢性期 Parsonage-Turner 综合征(急性臂丛神经炎后期)。
四、治疗方案与康复计划
在明确诊断后,治疗与康复方案可考虑如下:
- 保守治疗
- 急性期及痛性期可使用非甾体抗炎药(NSAIDs)或局部镇痛药物以缓解疼痛。
- 如疼痛严重,可在专科医师指导下尝试短期糖皮质激素治疗,配合神经营养药物。
- 物理治疗与康复训练
- 康复初期(疼痛控制阶段):
建议局部热敷和轻柔被动关节活动度训练,避免过度负重。每天可进行2~3次、每次5~10分钟的轻柔活动。 - 逐步进阶训练(功能恢复阶段):
在疼痛缓解后逐步加入主动肩关节活动,配合弹力带或轻度阻力训练。根据耐受度,每周3~5次,每次20~30分钟,重点加强肩外展、内旋、外旋等肌肉的功能训练。 - 后期强化(肌力增强阶段):
随肌力恢复,可逐渐增加阻力或负荷,并进行肩关节稳定性练习,如在支撑位中做肩部动态练习。每周3~5次,每次30分钟以上,注重关节对称性和姿势矫正。
- 康复初期(疼痛控制阶段):
- 手术或介入治疗
- 多数急性臂丛神经炎患者可通过保守治疗和康复得到改善,一般无需手术。
- 如怀疑存在严重神经卡压或其他结构性病变,则需行进一步影像学评估或手术探查。
- 其他注意事项
- 由于本病可能伴有神经支配区域感觉减退,练习时应避免拉伤或关节过度活动,并注意肩关节的稳定。
- 若患者合并其他基础疾病(如骨质疏松、心肺功能较差),可酌情减低训练强度与频次,加强监测。
免责声明:本报告仅作为医学分析参考,不能替代临床面诊及专业医生建议。具体治疗方案应结合患者实际情况,由合资格的临床医生作出最终决策。
人类医生最终诊断
Parsonage-Turner 综合征的慢性期