

一名67岁的男性因在骨盆X线片上意外发现成骨性骨病灶,被转诊至骨科进一步评估。最近的检查显示良性前列腺增生。99mTc骨扫描(图6)显示放射性核素摄取增高,提示可能存在成骨性转移。他唯一的主诉是右膝中度疼痛。
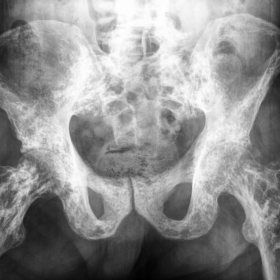
盆骨X线平片(Fig. 1)显示,根据Kellgren-Lowrence(KL)标准,髋关节存在3级骨关节炎,并伴有多发、散在、关节周围及干骺端的卵圆形和纵向致密影。
膝关节X线片(Fig. 2)显示左膝为KL 2级、右膝为KL 3级骨关节炎。在股骨干骺端、紧邻内侧皮质处可见卵圆形硬化性骨岛。
肩关节X线片(Fig. 3)显示在肱骨近端、锁骨和肩胛骨的关节周围及干骺端区域存在相同的硬化性骨病变。
为区分这些病灶是成骨性转移病灶还是良性骨发育异常,并排除前列腺增生,行盆骨对照MDCT(Fig. 4)和MRI(Fig. 5)检查。在盆骨及股骨近端发现相同的卵圆形及纵向对称性硬化性骨形成。
经典的骨碎屑症(osteopoikilosis)影像学表现与良性前列腺增生患者正常的临床、实验室及组织学结果相一致,排除了成骨性骨转移的可能性。
骨斑点病是一种常染色体显性骨骼发育不良,表现类似成骨性骨转移,可导致误诊和不必要的治疗。其发病率为1/50,000;在每100,000张放射学影像中可见高达6例。[1] 位于12q13位置的LEMD3基因突变是引起这种良性骨病变的原因。[2]
患者通常没有症状,或在15-20%的病例中出现非特异性关节疼痛。这些病灶多在放射学成像中偶然被发现。[3] 骨斑点病的放射学表现包括多个对称性、椭圆形硬化灶,大小约为2至10毫米,常聚集在长骨的关节周围区域。干骺端的病灶可呈纵向分布并偏心位于骨端,贴近内侧皮质表面。骨盆部位的病变主要分布于髋臼周围,并通常与小梁骨的走向有关。颅骨、下颌骨、锁骨和胸廓则不受累。[4]
肉眼观察时,可见松质骨内出现致密骨灶。组织学上,这些硬化的结节或星形灶对应于陈旧且不活跃的松质骨致密区,周边仅有少量骨细胞。成骨细胞和破骨细胞位于不规则骨小梁的中心部分。[5]
骨斑点病可能与在Buschke-Ollendorf综合征中所见的骨骼变化和豌豆大小的纤维性皮肤改变有关。它还与硬皮病、并指畸形、侏儒症、智力障碍及结节性硬化有关。[1, 2] 另一种被称为混合性硬化性骨发育不良的疾病中,可同时出现三种良性骨病:骨斑点病、线状骨病(osteopathia striata)和骨干硬化症(melorheostosis)。
鉴别诊断包括在放射学上与骨斑点病表现相似的疾病,如成骨性转移瘤、骨干硬化症、线状骨病、肥大细胞增多症、结节性硬化及Paget病。[4, 5] 然而,这些骨病均有其他独特的临床体征。
在骨斑点病中,骨扫描多表现正常,这一点常被用于与转移性骨病的鉴别。[6] 也有少数文献报道了骨斑点病显像检查异常,类似成骨性骨转移的情况。[7] 对于有骨转移的患者,骨扫描通常会出现放射性摄取增高,并在全身多个部位受累时呈现不对称分布。其主要问题在于对成骨活性的特异性较低。如果放射学表现符合骨斑点病的特征,异常骨扫描并不排除骨斑点病的诊断。
要点提示:
良性骨发育不良,表现类似成骨性骨转移。
通常无症状。
放射学所见具有典型特征且具有诊断价值。
骨强度正常。
异常骨扫描并不排除骨斑点病的诊断。
骨斑点症(播散性致密性骨病)






根据提供的骨盆、膝关节、胸部X光及其他影像(CT、MRI以及99mTc骨扫描)可见以下特点:
结合患者年龄、影像学特点及既往病史,可考虑以下几种可能的诊断或鉴别诊断:
考虑到患者的临床表现(仅右膝适度疼痛),加之影像学上对称且散在分布的小灶性骨质硬化,骨强度并未显示减损,以及只有轻度骨扫描摄取增高,尽管在临床评估中仍需排除前列腺恶性病变,但综合判断最可能的诊断为:
骨斑点症(Osteopoikilosis)
若最终实验室或病理检查可排除其他恶性可能(如前列腺特异性抗原PSA显著增高,或骨活检),则可进一步确认此结论。
骨斑点症(Osteopoikilosis)一般无须特殊治疗,患者骨强度正常,预后良好。对于影像学偶然发现且无明显症状的患者,多采取定期随访、观察的保守策略。针对本病例,可做以下建议:
本报告为基于现有影像及临床信息所作出的参考性分析,不可替代线下的面诊与专科医生意见。在任何治疗决策前,请务必咨询相应领域的专科医生并结合患者的具体情况综合判断。
骨斑点症(播散性致密性骨病)