强直性脊柱炎中的不稳定性 L1 骨折



临床病史
患者因从站立高度跌倒后出现腰部疼痛被送至急诊科。体格检查发现腹部胀大。未见神经学缺损。进行了胸腹部增强CT检查。
影像学表现
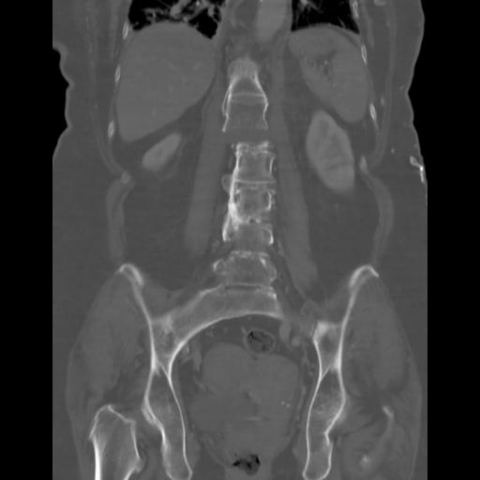
胸椎和腰椎显示了与强直性脊柱炎(AS)相关的严重改变。这些改变包括椎体之间的强直,形成“竹节样脊柱”(图1-2)。此外,还可见第1腰椎的不稳定横断骨折(伸展型骨折)(图1-2)。第1腰椎的三柱结构均发生骨折,导致15度的成角(图1)。胸部和腹部未见其他急性异常。建议进行急诊MRI以进一步评估脊髓与骨折之间的关系。然而,患者无法配合完成该检查。
病情讨论
AS是一种进行性且慢性的炎症性疾病,主要累及脊柱和骶髂关节。在疾病的后期阶段,其特征在于骨质疏松和韧带骨赘(syndesmophyte)的形成。随后韧带骨赘的桥接可导致关节强硬和放射学特征“竹节样脊柱”。这些病理性变化会使AS患者即使在低能量损伤(例如从站立高度跌倒)[1]后也易发生脊柱骨折。据估计,AS患者脊柱骨折的发生率在4-18%之间[2],其终生风险比普通人群高四倍[3]。在AS患者中,颈椎骨折(81%)最为常见,其次是胸椎骨折(11%)和腰椎骨折(8%)[4]。AS患者的脊柱骨折往往不稳定,可能导致神经功能受损。
使用常规X线对AS患者进行检查具有挑战性。这是由于AS在骨折部位导致的解剖结构畸形,在最糟糕的情况下,脊柱骨折可能会被忽视[5]。有报告显示,42%的AS患者在最初并未得到骨折的正确诊断,导致其中17%的患者出现继发性神经并发症[6]。因此,在怀疑AS患者出现脊柱骨折时,应优先考虑使用CT或MRI等横断面成像。一项对20例疑似脊柱骨折的AS患者的研究显示,CT可检测到MRI未见的6处脊柱骨折,而MRI则能检测到CT未见的2处脊柱骨折[7]。另一方面,MRI在检测脊髓受压、椎旁出血和软组织异常方面更为敏感。
本病例展示了一例AS患者严重的腰椎骨折,强调了低能量创伤对该人群而言,因脊柱力学强度改变而可能造成与能量不成比例的损伤。在影像检查后,对骨折进行了内固定手术,患者未出现神经功能缺损。
总而言之,对于已知AS的患者,在经历低能量创伤后应进行影像检查以排除脊柱骨折。应进行CT或MRI等横断面成像[8]。
鉴别诊断列表
最终诊断
强直性脊柱炎患者的不稳定性 L1 骨折
图像分析
增强CT矢状位


增强CT冠状面

医学分析报告
1. 影像学发现
根据提供的增强 CT 影像,可见腰椎呈明显的椎体形态变异,伴有骨性连桥(即 syndesmophytes)形成,符合强直性脊柱炎(Ankylosing Spondylitis, AS)后期的影像学表现。患者的腰椎部分椎体高度局部降低,显示出明显骨折线,提示发生了腰椎骨折。周围软组织密度可见局部肿胀征象,但未见明显软组织内血肿的大范围扩张或神经根压迫迹象。同时,邻近椎间盘区形态较为紊乱,亦提示长期受 AS 影响而出现椎节结构变形。
2. 潜在诊断
- 强直性脊柱炎合并腰椎骨折:患者既往确诊 AS,且本次低能量外伤后出现腰椎局部骨折征象,符合该病患者发生脆性骨折的特点。
- 骨质疏松相关性骨折:高龄女性常见骨质疏松,加上 AS 患者长期活动受限,进一步加剧骨密度下降,故也应考虑骨质疏松性的压缩或爆裂骨折。
- 其他病理性骨折(罕见):如肿瘤或转移性病变造成的病理性骨折,但从影像上目前并无典型肿瘤或骨质破坏征象,仅将其列为鉴别诊断。
3. 最终诊断
结合患者的高龄、AS 病史、此次低能量创伤以及影像学上清晰可见的腰椎骨折线与强直改变,最可能的诊断为“强直性脊柱炎合并腰椎骨折”。目前尚未见明确神经压迫或明显软组织大出血征象,但仍需密切随访与观察,必要时结合 MRI 明确脊髓和神经根情况。
4. 治疗方案与康复计划
4.1 治疗策略
- 手术固定:由于 AS 导致脊柱刚性增强且易发生不稳定骨折,对不稳定或移位骨折可考虑行内固定术,保持椎体稳定,预防二次损伤和神经并发症。
- 保守治疗:针对骨折较轻、稳定或手术风险较大的患者,可考虑佩戴支具及卧床休息,结合镇痛、消炎等药物治疗,并动态观察骨折愈合情况。
- 药物干预:
- 抗骨质疏松药物:如双膦酸盐、维生素 D、钙剂等,加强骨质保护。
- AS 的基础治疗:若病情活动,可根据需要应用非甾体抗炎药(NSAIDs),或根据炎症活动度考虑生物制剂(如 TNF-α 抑制剂)等。
- 疼痛管理:必要时可加用镇痛泵、口服/外用镇痛药物等。
4.2 康复与运动处方
在确保骨折稳定和手术固定牢固或保守治疗相对稳定后,方可开始循序渐进的康复训练。以下为可参考的泛用方案:
- 早期(术后或急性期):主要以床上肢体活动和呼吸训练为主,避免过度负重或扭转:
- 频率:每日进行 2-3 次
- 强度:轻度,不引起明显疼痛或疲劳
- 时间:每次 10-15 分钟左右
- 方式:在床上进行踝关节泵足运动、股四头肌等长收缩、上半身轻柔主动活动,鼓励深呼吸
- 中期(骨折部分愈合后):可逐渐增加腰背肌训练和轻度抗阻运动,需在支具或专业保护下进行:
- 频率:每周 3-4 次
- 强度:低到中等,结合患者耐受情况
- 时间:每次 20-30 分钟,分段进行
- 方式:在床旁或平稳环境中进行简易腰背肌锻炼,如桥式动作(Pelvic bridge,需医生或物理治疗师指导),并增加下肢力量训练(如抬腿运动)
- 后期(骨折愈合稳定):可在专业人士指导下开展核心肌群训练、有氧运动(如骑车、游泳)等,以提升全身功能和心肺耐力:
- 频率:每周 3-5 次
- 强度:中等,保持心率适度上升但不过度疲劳
- 时间:30 分钟或以上,逐步增加
- 方式:可选择椭圆机训练、下水漂浮练习等,对脊柱冲击小,同时加强柔韧性训练,如在专业指导下进行拉伸、关节活动度练习
在整个康复过程中应强调:
- 保护性支具或护腰的合理使用
- 循序渐进,避免急剧增加运动量
- 严密监测症状变化,如疼痛加重或出现神经症状,应及时就诊
免责声明:本报告仅为基于现有病史和影像资料所做的参考性分析,不能替代线下面诊或专业医生的个体化诊疗意见。患者应结合自身具体情况,遵从专科医师的指导和进一步检查后确定最终治疗方案。
人类医生最终诊断
强直性脊柱炎患者的不稳定性 L1 骨折