脊柱动脉瘤样骨囊肿



临床病史
一名15岁男孩,无任何既往病史,因背痛、行走困难及排尿障碍来到急诊科。神经系统检查显示双下肢轻瘫及左下肢肌阵挛,并伴有T10水平以下的感觉减退。
影像学表现
对胸椎进行了对比增强MRI和CT检查。
MRI显示在T5、T6后弓处可见异质性多分隔囊性病灶,累及T5椎体并对邻近脊髓产生占位效应。该病灶内存在多个具有液-液平面的腔隙,在T1加权像(图3)上呈低信号,在T2 FAT SAT加权像(图1和2)上呈混合低高信号。本研究的增强序列(T1 FAT SAT GD,图4)显示这些具有液-液平面腔隙的边缘强化。
CT显示在T5、T6后弓存在扩张性多分隔溶骨性病灶,伴外围钙化(图5),注射对比剂后可见腔隙边缘强化(图6)。检查还提示病变起源于骨膜下,并继发累及骨皮质。
病情讨论
动脉瘤样骨囊肿(ABC)是一种来源不明的良性骨病变,最早由Jaffe和Lichtenstein于1942年描述。它是一种相对少见的病变,占原发性骨肿瘤的1.4%–2.3% [1]。脊柱在3%–20%的病例中受累 [1]。
虽然是良性,但是ABC具有急性生长的潜力,可引起大量肿胀和疼痛,同时干扰生长板、导致病理性骨折以及神经系统症状。
ABC主要发生于生命的前二十年,但可见于任何年龄,且女性略占优势 [2]。
在29%–35%的病例中,可以发现先前存在的病灶。最常见的是巨细胞瘤、成骨细胞瘤、血管瘤和软骨母细胞瘤。
颈椎在22%的病例中受累,胸椎在34%,腰椎在31%,骶骨在13% [3]。脊柱受累通常在后部构造,但也常延伸至椎体 [3]。
从组织学上看,ABC通常表现为血液填充的囊性空间,被含有梭形细胞基质、破骨样巨细胞以及成骨或骨生成所分隔。所有组织成分中缺乏异型增生,这也有力地否定了恶性肿瘤的可能 [1]。
CT和MRI成像通常显示病灶界限清晰,内部有分隔并在注射后增强。Hudson等人 [4] 指出,在35%的ABC中可见液-液平面。液-液平面提示有出血和沉降,在MRI上表现更为明显。由于高铁血红蛋白,T1像上信号可增高。
文献中提出了不同的治疗方法,例如术前选择性动脉栓塞、瘤内切除刮除、植骨、局部药物注射(激素和降钙素)以及放射治疗 [1, 2]。
在我们的病例中,动脉瘤样骨囊肿首先通过动脉栓塞进行治疗,随后进行了硬化治疗。两个月后完成了包括T3-T8背侧椎弓根内固定融合在内的全切除手术。术后12个月进行MRI检查,未发现残留病变。
尽管ABC是良性病变,但仍需注意其可局部侵袭(例如,引起脊柱受压),并且切除后有文献报道复发率可高达50% [2]。
鉴别诊断列表
最终诊断
动脉瘤样骨囊肿
图像分析
磁共振成像 T2 脂肪抑制加权矢状位

MRI T2 脂肪抑制加权轴位

MRI T1加权矢状位

MRI T1脂肪抑制钆增强轴位扫描
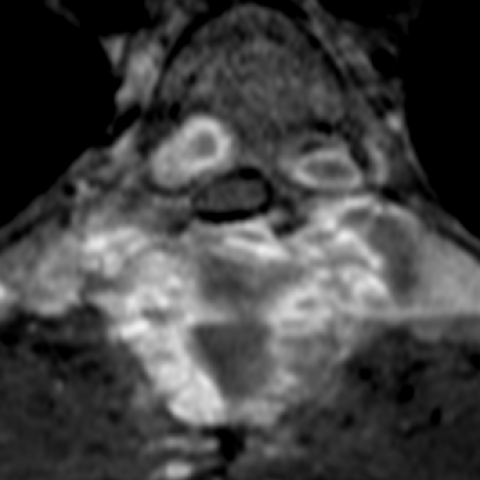
CT扫描轴向重建,未注射对比剂
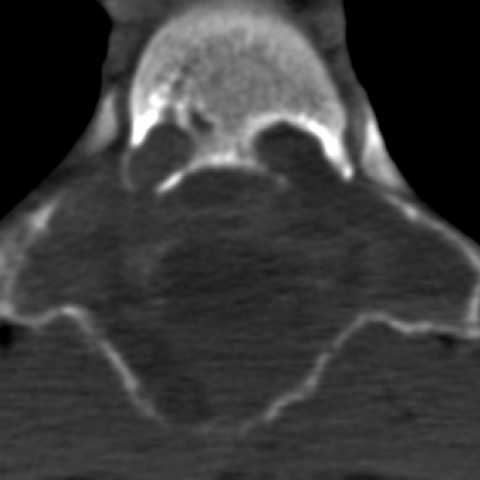
增强CT扫描轴向重建

医学影像分析报告
一、影像学发现
从提供的MRI及CT图像可见椎体后方及椎弓根区域存在明显的膨胀性骨质病变,呈囊性改变,内部可见分隔结构并伴有多房性特征。部分MRI序列上可见不同信号的液-液平面(fluid-fluid levels),提示囊内出血并可能有分层沉积。病变边界相对清晰,可见一定的骨性膨胀,对周围骨皮质有侵蚀并轻度外凸至椎管内,造成相应的脊髓受压表现。周围软组织可见不同程度的肿胀,但无明显实质性肿块信号。
病灶位于胸椎(T3-T8)后方结构及部分椎体,可见邻近椎管局部狭窄,符合临床上所见的脊髓受压体征,包括双下肢无力、行走困难和可能的膀胱功能障碍。
二、潜在诊断
- 动脉瘤样骨囊肿(Aneurysmal Bone Cyst, ABC)
依据:- 典型的好发年龄:常见于青少年。
- 影像学可见膨胀性溶骨性病变,具有分隔及液-液平面特征。
- 常累及脊椎后方结构,可侵入椎管导致神经症状。
- 骨巨细胞瘤(Giant Cell Tumor)
依据:- 常见于青壮年。
- 可有类似溶骨性改变,亦可有比较丰富的血供,但更常见于骨端-干骺端。
- 与动脉瘤样骨囊肿可偶有相似表现,但本例影像中多室性囊样形态更倾向于ABC。
- 骨母细胞瘤(Osteoblastoma)
依据:- 脊柱 posterior element 的常见良性肿瘤,可有溶骨性改变并累及椎管。
- 但通常缺乏典型的液-液平面,对比度强化模式亦有差异。
- 其他罕见良/恶性病变
如椎体血管瘤、骨囊肿或各种肉瘤等,但结合上述典型影像学特征及临床表现,可能性相对较低。
三、最终诊断
结合患者青少年发病、MRI及CT所示典型膨胀性溶骨病变并伴有液-液平面,以及手术/病理所示的血性囊腔、病理性骨组织及多核巨细胞等特征,可明确诊断为动脉瘤样骨囊肿(Aneurysmal Bone Cyst,ABC)。
四、治疗方案与康复计划
1. 治疗策略
- 手术为主要治疗方式:
包括病灶刮除、病理组织清除及骨移植或内固定等,如本病例中所采取的手术切除与脊柱固定( dorsal spondylodesis T3–T8 )。 - 辅助治疗:
- 术前或术后可行选择性动脉栓塞以减少术中出血;也可考虑病灶内硬化剂注射(如硬化治疗、类固醇等)辅助减小病变。
- 对于难以彻底切除或复发风险高的病例,必要时可考虑放疗,但需衡量放射对青少年骨骼影响。
- 预后及随访:
ABC虽然是良性病变,但具有一定局部侵袭性和复发率,定期MRI随访至关重要。
2. 康复/运动处方
在术后或治疗稳定期,康复训练重点在于加强脊柱稳定性、改善下肢力量及恢复正常的行走姿势。需遵循循序渐进和个体化原则,遵守FITT-VP(频率Frequency、强度Intensity、时间Time、类型Type、进阶Progression、个体化Individualization)的康复原则,建议方案如下:
- 早期(术后0~4周):
- 频率:每日1~2次,持续10~15分钟。
- 强度:低强度,主要以卧床或坐位下的等长收缩练习为主。
- 时间:每次10分钟左右,逐渐延长至15分钟。
- 类型:踝泵练习、股四头肌等长收缩、核心肌群轻度激活(如腹式呼吸)。若有脊柱内固定,应严格避免腰背部大幅度活动。
- 进阶:根据疼痛及神经症状缓解程度酌情延长训练时间。
- 中期(4~8周):
- 频率:每周3~4次。
- 强度:中低强度,逐步发展负重练习,如在支具或护腰保护下尝试站立和平地行走。
- 时间:每次15~20分钟或分段完成。
- 类型:下肢肌力强化(直抬腿练习、弹力带训练)、核心稳定性训练(平板支撑简化版)、在物理治疗师指导下安全行走训练。
- 进阶:可适度增加阻力或延长时间,保证动作规范,避免过度疲劳。
- 后期(8周~12周及之后):
- 频率:每周3~5次。
- 强度:由中等逐渐过渡到稍高强度,具体视骨愈合情况和神经功能改善情况。
- 时间:每次20~30分钟,结合耐力训练。
- 类型:功能性练习,如站立平衡、上下楼梯、低冲击性有氧训练(如椭圆机、室内自行车),并逐步恢复常见日常活动。
- 进阶:在专业康复师指导下增强背伸肌和核心抗阻力训练,进一步提高肌力和稳定性。
在康复过程中,应密切关注疼痛、麻木或肌力下降等症状。若出现明显不适或神经症状加重,应及时复诊调整方案。
免责声明:此报告为基于提供资料的参考性分析,不能替代线下面诊或专业医师意见。具体诊断与治疗方案应结合实际情况,并在专业医生指导下进行。
人类医生最终诊断
动脉瘤样骨囊肿