第三和第四跖骨近端非骨性融合:X线、CT 和 MR 成像表现。



临床病史
左足背外侧前足疼痛。症状已持续六个月。无创伤或功能障碍。
影像学表现
放射学检查显示第三和第四跖骨基底部之间的跖间间隙变窄,并出现骨性肥大和桥接(图 1)。CT 还观察到骨退行性改变区,伴有硬化和骨性增生(图 2,3)。MRI 显示该异常关节在 T1 和 T2 加权像中呈中等信号强度,并伴有骨水肿(图 4)。
病情讨论
融合是指当两块或更多骨骼之间由横梁或桥状结构连接在一起时所发生的情况。
从组织学角度来看,它可分为纤维性(韧带结合,syndesmosis)、软骨性(软骨结合,synchondrosis)或骨性(骨性融合,synostosis)。跗骨融合的发生率传统认为约为1%;然而,很多人认为这是低估,因为只有出现症状的病例才会引起关注。
大多数病例发生在跗骨,主要影响跟舟关节和距跟关节,并导致足后部的慢性疼痛 [1]。然而,前足的跖骨间融合极为罕见,仅有少量病例报告。绝大多数发生在第四、第五跖骨基底部之间,较少见于第一、第二跖骨之间 [4]。融合可为先天性(源于胚胎期间叶组织分化不良,呈常染色体显性遗传模式,主要见于双侧病例)或后天性(骨关节炎、类风湿关节炎、感染、创伤、糖尿病、肿瘤或医源性原因)[2, 3]。
疼痛是最常见的主诉症状,其次是骨变形及关节僵硬 [5]。
在影像学方面,骨性类型的融合表现更为明显,可见受累跖骨之间桥状或骨皮质的延续。而在非骨性类型中,受累的两块跖骨可见异常狭窄和不规则的关节间隙(图1),在X线片上可能类似退行性病变。这一点在年轻患者中尤为重要,因为你并不期望在此年龄段出现退行性改变 [6]。
CT表现因融合类型的不同而异。骨性融合可见两块或更多骨骼间的异常骨性连续性;而在非骨性融合(如本病例)中,通常可见关节间隙异常狭窄或呈假关节样表现(图2和3)。
对于骨性融合类型,MRI可见融合关节处骨髓贯穿。而在非骨性融合类型(图4、5)中,MRI可示关节间隙变窄,骨界面不规则。常见于有症状患者的软组织及骨髓水肿。软骨性融合常表现为与液体或软骨类似的信号强度,纤维性融合在所有序列中均表现为低信号。当这一区分不够明显时,则将其归类为非骨性融合。
治疗包括手术和保守治疗 [6, 7]。
总之,能够识别这一情况非常重要,因为在有症状时,它可能会在年轻人和成人中导致类似跖痛症的疼痛。
已获得患者关于发表的书面知情同意。
鉴别诊断列表
最终诊断
第三、第四跖骨近端的非骨性结合
图像分析
CT三维图像

X线检查结果


CT检查结果



MRI检查结果

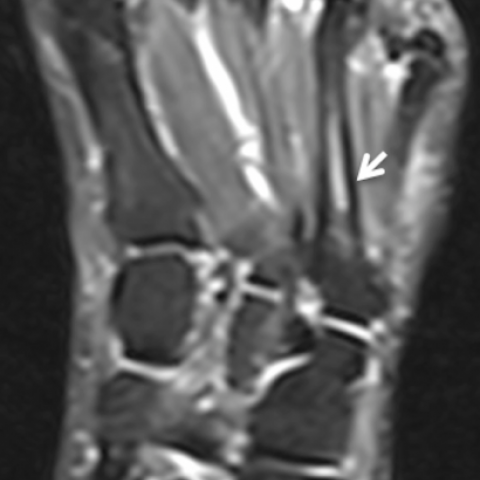


MRI检查结果




医学影像分析报告
一、影像学发现
从X线、CT及MRI影像上可见患者左前足第4、5跖骨基底部关节面异常贴近并存在明显的关节间隙狭窄、骨皮质边缘不规则或局部融合趋势。CT三维重建图像提示两跖骨之间有非骨性桥连征象(疑似纤维或软骨样组织),MRI上进一步显示此处关节间隙变窄,局部骨质及周围软组织可见轻度水肿信号,提示较慢性炎症或摩擦刺激所致的改变。
二、潜在诊断
- 跖间联合(Intermetatarsal Coalition):结合影像学所见的跖骨基底部关节融合或桥连征象,较常提示跖间联合,尤其是第4、5跖骨之间的非骨性联合。此类型少见,可表现为慢性性前足疼痛。
- 退行性骨关节炎或关节病变:在中老年患者中,单纯的退行性或炎性关节病变可表现为关节间隙变窄及骨质增生,但往往伴有更加普遍的骨赘形成及邻近关节累及,且病程多为进行性加重。
- 外伤后骨性愈合或骨桥形成:有时由于此前轻微外伤或应力性损伤而形成骨桥,但患者一般有外伤、应力性损伤史。本例患者无明确外伤史,此诊断可能性相对较低。
综合患者无创伤史、病变局限于第4、5跖骨基底部,且存在影像学提示的桥连征象,最符合跖间联合的表现。
三、最终诊断
结合患者年龄、症状(左足背外侧前足疼痛),以及影像所示第4、5跖骨基底部非骨性桥连的征象,最可能的诊断为: 左足第4、5跖骨非骨性跖间联合(Intermetatarsal Coalition)。
若有必要,可进一步结合临床症状严重程度与其他辅助检验(如局部麻醉性诊断封闭试验或术中探查)以最终明确。
四、治疗方案与康复计划
1. 治疗策略
- 保守治疗:对于症状轻微或中等的患者,可先行保守治疗,包括穿戴舒适的足弓支撑鞋垫、前足减压鞋等,减轻跖骨间压力;必要时可口服或局部使用非甾体抗炎药物(NSAIDs)以缓解疼痛和炎症。
- 手术治疗:若疼痛严重、保守治疗无效或已有明显功能障碍,可考虑手术切除或松解异常桥连,重建或稳定关节结构。术后仍需配合康复训练。
2. 康复/运动处方建议
康复训练应遵循循序渐进(FITT-VP原则)与个体化原则:
- 训练频率(Frequency): 每周进行3~4次低冲击性活动,如游泳、坐式自行车或轻度步行。根据疼痛耐受程度,可逐渐增加至每周5次。
- 训练强度(Intensity): 以无痛或轻微不适为度。可借助自觉疲劳评分(RPE)控制在轻中度。若出现明显疼痛,应降低强度或缩短时间。
- 训练时间(Time): 每次运动开始可控制在15~20分钟,以后每2周左右增加5分钟,逐渐延长至30分钟以上。
- 训练方式(Type): 以关节小负荷活动为主,如游泳、交叉训练器或骑自行车。若步行,则宜选择软底鞋、在平坦地面进行,避免过度冲击。
- 训练进阶(Progression): 当疼痛和水肿得到有效控制,可在隔日步行后逐渐引入足部肌肉力量训练,如跖屈/背屈训练、踮脚练习等,但要求动作缓慢、幅度可控。
- 运动体积(Volume)与计划(VP): 综合每次训练的时间和强度,逐渐增加运动量,强调定期复查及根据疼痛反馈动态调整。
由于患者已有前足结构性改变,需密切关注跖骨关节负重及稳定性。若在训练或日常活动中出现局部疼痛加剧、肿胀或其他不适,应及时就医或联系康复治疗师调整方案。
免责声明:本报告为基于当前提供信息的参考性分析,不能替代线下面诊或专业医生意见。如有任何疑问或症状加重,应及时咨询专科医生。
人类医生最终诊断
第三、第四跖骨近端的非骨性结合