原发性腹腔内滑膜肉瘤



临床病史
一名56岁的女性到全科医生处就诊,主诉腹股沟处可触及一个缓慢增大且有时会疼痛的肿块。该肿块在过去一年中逐渐增大。
影像学表现
起初,患者接受了超声检查,结果显示在皮下细胞组织深部有一个异质性肿块,前后径大于横径。该肿块主要呈低回声,并有内部血管化。我们进行了粗针活检,结果提示间叶性肿瘤,考虑滑膜肉瘤。
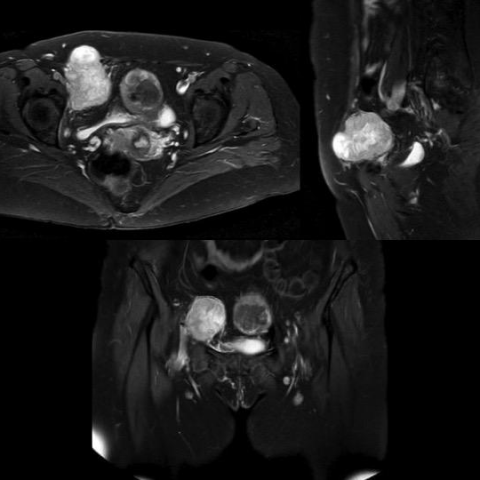
随后,为初始分期进行了胸腹部CT检查,显示在腹腔内但腹膜外存在一个分叶状、边界清晰且不均匀强化的肿块,其中一些低密度区域可能是坏死或囊性成分,并可见实体假结节样的强化成分,以及一些细小高密度灶,可能为周边钙化。随后进行了盆腔MRI和FDG PET-CT以作术前规划。该肿块并未侵犯相邻的解剖结构,T1呈低信号,在T2序列上表现出典型的三重信号特征,并有实性结节样强化成分,在DWI和ADC图上也可见。右侧肱骨出现另一处高代谢病灶,可能是转移灶。
病情讨论
滑膜肉瘤是第四常见的软组织肉瘤类型,约占全球所有原发性软组织恶性肿瘤的 2.5%–10.5% [1]。滑膜肉瘤起源于原始间叶细胞,因此是一种恶性间叶性双相或单相肿瘤,最常见于四肢(80%–95% 的病例)[1],尤其在膝关节附近。尽管它的名称如此,该病灶并不常见于关节内,而通常出现在肌腱⁄肌腱鞘附近以及关节囊旁。滑膜肉瘤也可发生在无明显滑膜或关节周围结构的区域,并已在身体几乎所有部位有报道,这要归功于免疫组织化学以及对 t(X;18) 染色体易位或相应 SYT / SSX 融合基因转录本的检测,这在诊断滑膜肉瘤方面具有高度特异性 [1, 2]。它主要影响年轻成人,无明显性别差异,常表现为可触及、缓慢生长的肿块,初次诊断时通常大于 5cm。原发于腹腔内的滑膜肉瘤十分罕见,文献报道不足 100 例 [3]。
组织学亚型包括三种主要类型:经典双相型(同时具有间叶性梭形细胞成分和上皮成分)、单相型(最常见,梭形细胞占主导地位)以及未分化型 [1]。滑膜肉瘤可出现钙化、囊性变化和坏死。
滑膜肉瘤的影像学特征可总结如下:
– CT:用于初始分期。表现为非浸润性、边界清晰的肿块,常见点状或周边钙化。
– MRI:用于术前规划。
• T1:低信号
• T2:三重信号模式(与脂肪相比呈低、等或高信号)
• 钆增强:实体结节性强化部分
– FDG PET-CT:用于评估化疗效果
由于诊断延迟而导致局部复发和转移,预后不佳。只有肿瘤直径 >5 cm 与较差预后持续相关。多达 50% 的滑膜肉瘤会在局部复发,通常于 2 年内发生,但有时会在许多年后 [2]。事实上,我们的患者在诊断时即出现骨转移,并经空芯针活检证实。
目前的首选治疗是手术,即进行广泛局部切除(切除肿瘤及其假包膜,并带有一圈正常组织),可结合或不结合辅助治疗(若切缘受累则需要)。对于滑膜肉瘤的辅助治疗作用仍有争议。化疗已用于治疗转移性或残余病变。
已经获得患者的书面知情同意用于发表。
鉴别诊断列表
最终诊断
原发性腹腔内滑膜肉瘤伴骨转移
图像分析
超声及多普勒超声检查

轴向对比增强CT图像

磁共振成像检查



PET-CT检查

1. 影像学发现
患者为 56 岁男性,主诉腹股沟区可触及肿块,逐渐增大并偶有疼痛,病程约 1 年。根据超声及 CT/MRI 影像表现,可见腹股沟区软组织内界限相对清晰的肿物,内部密度/信号不均匀,局部可见不规则或点片状强化,且在超声多普勒检查中显示一定程度的血流信号。MRI T1 序列上病灶多呈低或等信号,T2 序列可见多重信号分布(“三重信号”),增强扫描显示不规则或分隔样强化。部分图像可见钙化征象。此外,PET-CT 进一步提示病灶代谢活跃,提示恶性病变的可能性较大。
2. 潜在诊断
根据患者年龄、缓慢生长的软组织肿块特点,以及影像学所示的强化模式及代谢特点,可能的鉴别诊断包括:
- 滑膜肉瘤(Synovial Sarcoma):常见于四肢关节周围,可见 T2 混杂信号,增强后呈不均质强化,部分病例可有钙化。患者呈缓慢生长、可触及肿块,常伴疼痛。
- 脂肪肉瘤:有时表现为较明显的脂肪成分,T1 和 T2 上可见较多高信号区。但若为去分化或黏液样亚型,则可呈现较不典型的信号特征。
- 恶性纤维组织细胞瘤(UPS/恶性纤维组织细胞瘤):好发于四肢及躯干深部软组织,影像上多为不规则软组织肿块,增强后呈不均质强化。
- 淋巴结转移/淋巴瘤:可出现腹股沟区肿物,但多表现为淋巴结肿大,镜下或 PET-CT 代谢模式可能有所不同。
以上疾病均可能出现于腹股沟区软组织或淋巴结区域,但综合影像学表现、微钙化以及病灶周围解剖结构特点,滑膜肉瘤的可能性更高。
3. 最终诊断
基于患者的缓慢生长的临床病史、影像学所见(尤其是 MRI 的“多重信号”、强化表现及 PET-CT 的高代谢),结合常见的组织学和染色学特征、相对少见的腹股沟区发生位置,并且病理穿刺活检证实了肿瘤的组织学特点(文献中提及的 t(X;18) 转座或 SYT/SSX 融合基因),本例最可能的诊断为 腹股沟区原发滑膜肉瘤。
4. 治疗方案与康复计划
治疗策略:
- 手术治疗:首选方案为广泛局部切除(肿瘤及其假包膜,加上周围一定范围的正常组织),必要时可联合周围组织和淋巴结清扫。若手术边缘受累,可考虑再次手术或辅助治疗。
- 放射治疗:可作为辅助治疗,尤其当切缘不理想或病灶较大时,以减少局部复发风险。
- 化学治疗:对于转移性或残余病变患者,可考虑含蒽环类药物的化疗方案,以延长生存、控制转移,但效果因人而异。
- 靶向及其他治疗:目前针对滑膜肉瘤的特异性靶向治疗尚在研究中,具体根据基因检测结果决定。
康复/运动处方建议:
- 术后早期康复:在手术部位愈合、疼痛缓解后,可进行轻度下肢主动活动与关节活动度练习。强度应根据患者耐受程度循序渐进。
- 逐步过渡期:如果手术或放疗导致局部软组织损伤,需先进行温和的下肢肌力训练(如抬腿练习、轻度阻力练习),每次 10~15 分钟,1~2 次/天。可辅以轻度有氧运动(如功率自行车、小步快走),维持良好心肺功能。
-
长期锻炼与功能恢复(FITT-VP 原则):
• 频率(Frequency):每周 3~5 次
• 强度(Intensity):从低到中等强度开始(主观感受为轻度气喘但可交谈),避免激烈运动。
• 时间(Time):每次练习 20~30 分钟,可视具体情况逐步延长。
• 方式(Type):可选择低冲击性有氧运动(如游泳、坐式单车、平地散步)及逐步增加阻力训练。
• 进阶(Progression):随着耐受度的提高,每 2~4 周可小幅度增加运动强度或时长。
• 体量(Volume)与计划(Periodization):综合考虑患者恢复情况与生活方式,适度调整每周训练总量,确保充分休息和营养补充。 -
注意事项:
- 如出现明显肿胀、疼痛加剧或其他不适,应停止训练并联系专业医生。
- 若进行化疗或放疗,应协调治疗时间与运动康复时间,避免过度疲劳。
免责声明
本报告为基于现有信息所作的参考性医学分析,不能替代线下面诊或专业医生的诊断与治疗意见。具体诊疗方案应由专业医疗机构根据患者的实际情况制订并实施。
人类医生最终诊断
原发性腹腔内滑膜肉瘤伴骨转移