抗精神病药物自我中毒后出现横纹肌溶解症


临床病史
一名20岁的男性患者因自杀企图(自我中毒,服用抗精神病药和抗胆碱能药物)在床上被发现昏迷(超过24小时)后,被送往急诊科。他出现了右腿/髋部区域的皮肤红肿不断扩大。血液检测显示血清肌酸激酶水平升高(20,000 U/L)。
影像学表现
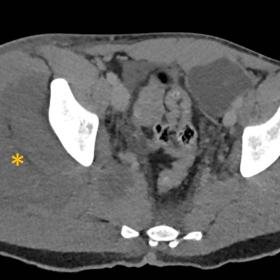
在急诊情况下进行了计算机断层扫描(CT)检查,结果显示右侧近端股四头肌肌群和臀肌明显增厚,其中可见低密度区域(图 1)。在超声检查中,这些表现为大的肌内高回声区(图 2)。MRI 的 STIR 序列显示受累肌肉存在广泛水肿(图 3)。轴向 T1 增强前后图像示右侧臀部肌肉中出现 T1 低信号区域并可见边缘强化(图 4)。在不同成像模式下还可见皮下水肿性改变,伴有局限性的肌间液体聚集。
结合临床症状、病史、实验室及影像学检查结果,诊断为横纹肌溶解并肌坏死及蜂窝织炎。
病情讨论
横纹肌溶解症是一种潜在的威胁生命的临床和生化状况,由直接或间接的肌肉损伤引起,且常为多因素所致。它源于肌纤维死亡,并将其(可能有毒的)物质释放到血流中。[1,2] 患者的病史和用药情况对识别正确病因至关重要。横纹肌溶解症是抗精神病药物的一种可能但并不常见的不良反应。[3,4]
典型的临床表现包括肌痛、以红褐色尿为特征的肌红蛋白尿以及血清肌肉酶升高。[5] 当血清肌酸激酶升高至标准值的5倍(175 IU/L)时,对诊断横纹肌溶解症的敏感性可达100%。[2]
横纹肌溶解症一直依靠实验室检查、体格检查和病史来进行临床诊断。影像学在诊断中起次要作用,主要用于评估受累肌肉范围。最重要的是,MRI 成像有助于与其他临床上相似的病症(如坏死性筋膜炎、多发性肌炎及脓肿/化脓性肌炎)进行鉴别,这一点至关重要,因为这些疾病的治疗方式、发病率和死亡率截然不同。
在横纹肌溶解症的诊断中,X 线的作用有限(主要用于排除相关病变:骨折、关节脱位);受伤四周后可能显示骨骼肌钙化。[5] 超声检查可表现为肌肉肿胀,肌肉的高回声区(急性期肌纤维过度收缩所致),低回声区(由肌肉水肿与炎症导致),结构变形(肌肉坏死)以及周围肌肉内有液体。[6,7] CT 检查可显示低密度区并伴有不对称的肌肉肿胀,后期(3-4 周)可出现钙化。[8,9] 在增强 CT 中,曾有报道出现轻微的纤维样强化,但由于这些患者发生肾衰竭的风险较高,应尽量避免使用增强 CT。[5] MRI 是评估横纹肌溶解症的首选成像方式。已描述了两种 MRI 表现:边缘强化通常提示不可逆的中心性肌坏死(2 型)。在 T1 加权和 T2 加权序列上,可见均匀信号(1 型:缺血性反应;过度运动)或不均匀信号(等信号至高信号)(2 型)。[2,5,9]
本例患者的横纹肌溶解症可能是由于抗精神病药物所致的自身中毒,再加上创伤以及长时间固定导致的持续肌肉受压(>24 小时)而引发。我们描述了这个具有以下特征的临床案例:(a) 严重的精神障碍;(b) 大剂量服用抗精神病药物(奥氮平和阿立哌唑)及抗胆碱能药物(Kemadrin);(c) 严重的横纹肌溶解症并取得了良好的转归。治疗包括静脉输液、强制利尿及使用抗生素,并在住院期间停止了所有抗精神病药物。
已获得患者书面知情同意用于发表。
鉴别诊断列表
最终诊断
横纹肌溶解症
图像分析
计算机断层扫描

超声

核磁共振成像

磁共振成像

1. 影像学发现
根据提供的CT、超声及MRI图像,可见右侧髋部及大腿近端肌肉区域出现以下影像学改变:
- CT扫描:在右侧髋臀部肌群内部可见局部密度减低,以星号处(图像中标注位置)为主,提示肌肉水肿或坏死灶。可见肌肉轻度肿胀,局部呈不均匀低密度区。
- 超声检查:在右侧大腿近端肌肉内可见回声异常,表现为肌纤维排列紊乱、局部呈高回声或低回声区并伴有可疑小液性暗区,提示渗出、炎症及部分肌纤维破坏。
- MRI:在T1序列上受累肌肉信号减低,T2或脂肪抑制序列上可见明显高信号,提示相当程度的水肿与炎性改变;部分区域存在边缘强化样改变,考虑为不可逆性坏死或肌肉纤维受损。
影像整体符合肌肉急性损伤及坏死改变的表现,范围局限于右髋部及邻近大腿肌群,但未见明显深部脓肿或明显骨质损害征象。
2. 潜在诊断
基于上述影像学表现及患者自杀企图后长时间(超过24小时)卧床昏迷的临床背景,考虑的主要诊断及鉴别诊断包括:
- 横纹肌溶解症(Rhabdomyolysis)
• 常见于长时间受压、药物过量或肌肉缺血/损伤后,与临床的高CK(肌酸激酶)水平及相应临床表现相符合。 - 坏死性筋膜炎
• 一般会出现皮肤及深部筋膜广泛感染坏死,临床上疼痛及全身中毒症状更严重,但影像上常发现筋膜显著增厚、皮下气体或明显液气平面,当前并无上述典型表现。 - 其他肌炎(如化脓性肌炎、细菌性或真菌性感染)
• 影像可见实质性或脓液样占位,临床上发热、白细胞计数明显升高。此患者虽存在局部感染风险,但影像更倾向缺血/坏死改变,故感染本身不是首位考虑。
3. 最终诊断
结合患者临床史(过量服用抗精神病药、疑似长时间受压受冻)、实验室结果(肌酸激酶成倍升高)以及影像学所示的肌肉广泛水肿及坏死样改变,最可能的诊断为:
横纹肌溶解症(Rhabdomyolysis)
若需进一步明确肌肉坏死的分布情况及程度,可复查超声和MRI随访,并通过血清酶学及肾功能变化监测治疗效果。
4. 治疗方案与康复计划
综合本病例,治疗与康复主要涵盖以下几个方面:
4.1 治疗策略
- 迅速补液与利尿:通过输入大量静脉液体(常规生理盐水)避免急性肾功能衰竭的发生,并酌情使用利尿剂(如呋塞米)帮助排泄。
- 停用可疑致病药物:包括所有潜在加重肌肉损伤或诱发横纹肌溶解的药物(如大量抗精神病药)。若患者精神状况需要继续治疗,可在密切监测下逐步恢复安全剂量。
- 预防和治疗感染:根据临床表现及可能合并的皮肤/软组织受损情况,积极应用抗生素预防继发感染。
- 监测并支持肾功能:密切监测尿量、肾功能指标(肌酐、尿素氮等);如出现明显肾功能不全或酸中毒等,可考虑血液透析。
- 纠正电解质紊乱:横纹肌溶解可导致高钾、高磷和低钙等电解质异常,应予以及时纠正。
4.2 康复与运动处方
在患者生命体征稳定、急性期基本控制后,应逐步开展康复训练,促进肌肉功能和全身体能的恢复。建议依循
- 运动频率(Frequency):初期建议每日轻量活动1~2次,随着肌力恢复与无明显疼痛的情况下,可逐步过渡到每日2~3次简单拉伸和低强度训练。
- 运动强度(Intensity):早期以低强度为主(如床上被动关节活动、坐位练习),防止肌肉再次损伤。随病情好转可逐步增加肌肉收缩对抗练习。
- 运动时间(Time):初期每次仅进行5~10分钟,观察耐受情况;如恢复良好可递增至20~30分钟。
- 运动方式(Type):可采用主动辅助手法、关节活动度训练及简易阻力练习(拉力带、轻度负重等),避免高冲击项目。
- 运动渐进(Progression):密切关注肌肉疼痛、疲劳及CK水平变化,若无不良反应,可适度增加训练量;避免过早或过量负荷导致二次损伤。
在恢复过程中,应注意以下几点:
- 密切监测患肢疼痛或水肿变化,防止潜在并发症如筋膜室综合征。
- 加强营养支持,保证充足蛋白质和电解质平衡有利于组织修复。
- 对合并精神疾病的患者,应结合精神科与康复科共同管理,注重心理支持。
5. 免责声明
本分析报告基于提供的影像资料及临床背景信息,仅作为医疗参考,不可替代线下面诊或专业医生的指导。具体诊疗决策应由临床医师结合患者个体情况综合作出。
人类医生最终诊断
横纹肌溶解症