一例小儿原发性颅骨Ewing肉瘤病例,表现为脑积水



临床病史
一名2岁女童的父母带其到儿科门诊就诊,发现其头部在过去1个月内逐渐肿胀。他们还注意到患儿在过去20天内出现视力障碍和行走困难,并在过去2天内出现发热和多次呕吐。无外伤、癫痫发作或意识丧失的病史。
影像学表现
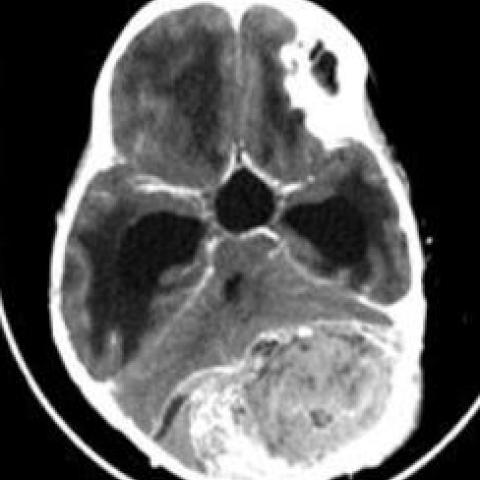
头颅增强CT显示在左侧枕骨为中心的界限较清晰的分叶状不均质软组织密度病变(35-45 HU),大小约为 5.1 x 9.4 x 4.9 cm(前后径 x 横径 x 颅尾径),内部可见粗大钙化(图 1),造成内、外板大范围破坏并呈“日光放射”样骨膜反应(Lodwick III 型),同时具有颅内(累及硬脑膜外间隙)及颅外成分(图 2)。
增强扫描显示病灶呈不均匀强化,可见部分低密度坏死区。
向前可见左侧小脑半球移位,并对脑干产生占位效应,同时基底池受压移位及上行幕切迹疝。该病变导致第三脑室及双侧侧脑室上游扩张,并伴脑室周围脑脊液渗漏——阻塞性脑积水。
未见病变侵及脑实质的证据(图 3)。
病灶使左侧横窦及直窦移位。
向中线方向,病灶跨越正中线并导致右侧小脑半球移位。
双侧视神经走行迂曲,眼球后极变平——提示视乳头水肿。
病情讨论
尤因肉瘤(ES)是一种起源于儿童和年轻成人骨和软组织的恶性小圆细胞肿瘤。它可以在骨性和骨外部位发生 [1]。
该病具有男性易感性,男女比例约为1.8:1。约90%的病例发生在生命的前20年,发病高峰在5至13岁之间 [2]。
有人认为间充质干细胞是其起源细胞,但由于该肿瘤可在多个部位出现,也可能由其他细胞类型引起 [3]。常见部位为长骨干段,其次为骨盆、肋骨、椎体,颅骨较少见 (1)。
颅内受累较为罕见,据报道占所有病例的1-6%。颅盖骨受累在不到1%的患者中发现 [4]。颞骨最常受累,其次为顶骨和枕骨。蝶骨和筛骨受累更少见 [2]。
尤因肉瘤通常在硬脑膜外生长;通常在出现硬脑膜侵犯或临床发现或两者同时发生之前就可见到较大的肿块。症状持续时间可从2周到2 年不等。症状通常由于硬脑膜侵犯或颅内压升高而出现。头痛和头皮肿胀是最常见的症状,视乳头水肿是最常见的体征。然而,这些很少表现为脑积水 [2]。
组织学上,其特征包括成片的小圆形蓝色细胞,核浆比例增高。可见假菊形团。常见有丝分裂。可能存在骨刺,CD99和波形蛋白可能表达 [2]。
染色体易位 t(11;22)(q24;q12) 是该病的特征性改变 [5]。
CT扫描通常显示等密度肿块,可向颅内或颅外延伸。增强通常明显且不均匀。可能存在骨质破坏和/或新骨形成,具有尤因肉瘤特有的针刺样表现。MRI显示信号不均,并可见散在的出血和坏死区域 [2]。
可见贫血、白细胞增多、ESR、ALP和C反应蛋白水平升高。LDH升高与不良预后相关 [6]。
年龄<15岁、女性、诊断时无转移、无区域淋巴结受累、肿瘤位于外围、肿瘤<8 cm以及初始LDH<170 IU/L提示预后较好 [6]。
手术仍是最佳治疗方式。切除后辅以放疗和化疗至关重要 [2,7]。
颅内尤因肉瘤很少出现早期转移,与许多同类疾病相比,预后虽较好但仍较严重 [8]。
鉴别诊断列表
最终诊断
尤文氏肉瘤
图像分析
没有可供翻译的英文内容。



没有检测到需要翻译的英文内容。


没有可翻译的英文内容。


医学分析报告
一、影像学发现
患者为2岁女性,临床表现包括颅部进行性肿胀、最近2天出现发热及反复呕吐。影像学(CT平扫与增强)主要发现如下:
- 颅骨多发性溶骨性破坏,局部可见不规则的骨质破坏和新生骨形态改变。
- 颅外与颅内均可见肿块影,呈不规则团块状,可见局部明显强化。
- 病变范围较大,累及颅盖骨并生长至颅内,伴有占位效应,可见脑室受压变形,有梗阻性脑积水表现。
- 局部软组织肿胀明显,CT强化后呈明显且不均匀强化,提示肿物血供较丰富。
- 在部分切面可见板障破坏,且内外板欠完整,病变向硬膜外或皮下组织扩展。
二、潜在诊断
根据患者的年龄、临床症状及影像学表现,考虑以下可能的诊断或鉴别诊断:
- 尤文肉瘤(Ewing’s sarcoma)
- 神经母细胞瘤颅骨转移
- 淋巴瘤或白血病颅骨受侵
- 朗格汉斯细胞组织细胞增生症(LCH)
常见于儿童或青少年,属于小圆细胞恶性肿瘤,累及长骨或扁骨,包括颅骨。CT可见溶骨性破坏并可有“洋葱皮样”新生骨。患者可有局部肿胀、疼痛及颅内压增高的症状。
神经母细胞瘤在幼儿期常见,可出现颅骨或硬膜外转移。但通常在原发病灶(腹部或胸部)明显时才发生转移。
在儿童中亦可出现颅骨病变,但往往伴随其他全身表现,如全身淋巴结肿大或血液学指标异常,且影像上多为多发骨质破坏。
可累及颅骨,常见“打孔样”溶骨性病灶,但肿块整体侵袭性较尤文肉瘤轻,且常见头皮样病变或皮肤/耳道渗出。
三、最终诊断
结合患者年龄(2岁)、临床症状(头部肿胀、颅内高压症状、视觉障碍、步态不稳)以及上述CT影像学特征和文献资料,尤文肉瘤(Ewing’s sarcoma)最符合整体表现。病理学检查(小圆细胞形态,免疫组化CD99和vimentin阳性,或明确的染色体相应易位t(11;22))通常是确诊的关键。
四、治疗方案与康复计划
尤文肉瘤通常需要综合治疗。建议的治疗思路如下:
1. 手术治疗
- 对于可切除的病灶,可行肿瘤切除术以减低颅内压并缓解神经症状。
- 大体切除或次全切除后,需密切结合后续放疗或化疗。
2. 放射治疗与化疗
- 术后或在肿瘤较大、无法完整切除时,可行放疗以控制局部病灶。
- 化疗常联合使用多种药物(如阿霉素、环磷酰胺、长春新碱等),周期性治疗以延缓病情进展、降低复发。
- 治疗过程中需对血常规、肝肾功能等进行严密监测,及时评估疗效及不良反应。
3. 康复与运动处方
在治疗的各个阶段,康复训练需因人而异,循序渐进。针对本例幼儿,需在专业康复师或儿科医师的指导下进行:
- 早期康复(住院或术后早期)
- 主要以防止长期卧床并发症为目的,如进行温和的被动活动、床边坐起练习。
- 可在家长帮助下完成轻柔的关节活动训练,保持肌肉和关节灵活性。
- 中期康复(初步控制病情后)
- 若病情稳定且未出现新不良反应,可逐步开展低强度的主动活动,如短距离行走练习或站立平衡训练。
- 每天2-3次,每次5-10分钟,随时观察患儿耐受情况并做调整。
- 后期康复(病情平稳或进入维持期)
- 结合儿童游戏、作业疗法,根据儿童兴趣加入轻度运动锻炼,如简易踢球或堆积木游戏,保证一定活动量,促进灵活度与协调性。
- 逐步增加活动强度和时间,如允许病情,可每日大约进行20-30分钟的轻中度活动,分段完成。
整个康复过程应密切关注患儿体温、伤口愈合与整体耐受度,遵循
免责声明:以上分析报告仅供参考,不能替代面对面的临床诊断与专业医生的治疗意见。对于具体诊疗方案,请务必咨询专科医生或到医院就诊。
人类医生最终诊断
尤文氏肉瘤