


患者主诉左侧腰部疼痛,并且症状逐渐加重。
患者因左侧下背部疼痛逐渐加重就诊。体检发现腰椎活动度减退,左侧直腿抬高减少至70%,反射正常,运动功能和感觉均正常。
脊柱CT显示退变性改变,伴有下位椎间盘膨出及小关节关节病变(图1)。
MRI显示在L3-L4水平硬膜外左侧后外侧出现囊性病变,T1加权像呈等信号,T2加权像明显高信号。病变界限清晰,与小关节紧密相邻。可见邻近小关节肥大,并且与右侧相比关节内液体信号更高。观察到囊肿与关节内积液之间存在线性高信号通道。注射顺磁性造影剂后,囊肿壁可见强化(图2)。
术前诊断为来源于小关节的滑膜囊肿,术中病理检查证实了该诊断。患者术后恢复良好,疼痛完全缓解。
滑膜囊肿(SCs)起源于腰椎小关节的情况十分罕见,最早由Kao等人在1968年报道。近年来,滑膜囊肿的报道逐渐增多,这可能与CT和MRI技术的广泛应用有关。滑膜囊肿表现为椎管内关节滑膜囊的扩大。真正的滑膜囊肿与小关节相通,由纤维囊壁并内衬滑膜组成。滑膜囊肿的病因被认为与退变性改变(骨关节炎和类风湿关节炎)以及过度活动度(脊椎前移)有关,这也解释了它们最常出现在腰椎下段的原因。目前公认的发病机制是过度的关节活动导致滑膜通过有缺陷的关节囊发生疝出。
在Tillich等人的一项研究中,72%的滑膜囊肿位于L4-L5节段,17%位于L5-S1节段,11%位于L3-L4节段。
临床症状取决于囊肿的大小和位置。常见症状为间歇性腰痛,可伴有或不伴有神经根症状。神经功能缺损并不常见。若出现马尾综合征或突然加重的疼痛,可能是由囊内出血导致囊肿大小突然增大所致。
在CT上,滑膜囊肿可表现为与小关节相邻的低密度、边界清晰的囊性包块。由于在很多情况下其密度与脑脊液相似,因此往往难以识别,就像在本例中,即使在回顾复查中也无法发现此囊性包块。
在MRI上,滑膜囊肿呈平滑的硬膜外囊性病灶,边界清晰,邻近小关节。无出血的滑膜囊肿在T1加权像上与脑脊液等信号或略高信号,在T2加权像上呈高信号。关于其相对于脑脊液略高的信号,有不同的理论。根据实验室发现,有人推测囊肿内液体的蛋白含量较高。然而,囊液的较高相对信号强度也可能是因为与蛛网膜下腔内流动的脑脊液相比,被囊封闭的囊湿缺乏由运动引起的信号损失。另外一种解释则是囊液中可能含有少量顺磁性分解产物。有时囊内会出血,随后在病灶内出现周边及内部钙化。在T2加权像上,出血性囊肿的边缘可呈低信号,这与纤维囊壁中含铁血黄素沉积有关。而MR成像很少能显示出与小关节之间的明确相通。
其他相关的影像表现包括退变性椎间盘病、严重骨关节病变导致的小关节肥大以及该水平黄韧带增厚。在紧邻滑膜囊肿的椎体后部结构中,还可见骨髓脂肪替代及骨硬化。
滑膜囊肿的MRI特点及其相关影像学表现有助于其与其他病变相鉴别。腰椎滑膜囊肿的鉴别诊断包括神经鞘瘤、游离的椎间盘突出碎片、硬膜外蛛网膜囊肿和神经根囊肿。
滑膜囊肿的治疗通常包括手术切除、经皮注射、抽吸以及使用支具固定。对于腰椎滑膜囊肿患者而言,手术是一种安全且有效的治疗方法,也是这类病变的首选治疗方式。然而,也有少数报告显示,滑膜囊肿在手术过程中与初始MRI影像相比其体积显著减小,甚至完全消失。除此之外,如果患者出现进行性的疼痛和神经功能障碍,则应考虑行外科减压治疗。
腰椎小关节滑液囊肿
没有可翻译的英文内容。




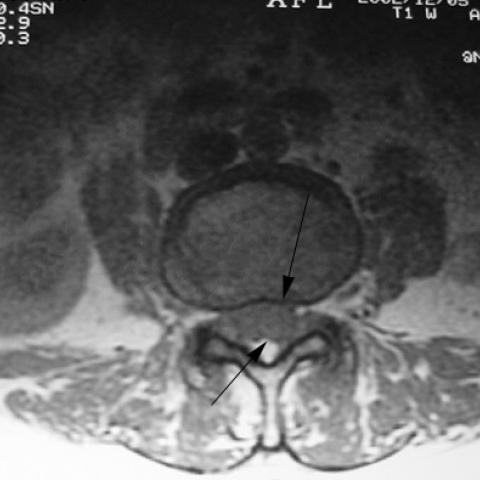



根据患者的CT及MRI图像显示,在腰椎下段(最常见于L4-L5水平)可见边界相对清晰的囊性病变,位于椎管后方并紧邻椎间小关节面。MRI序列上,病灶在T1加权像上多呈等或稍高信号,在T2加权像上呈高信号,可见与周围椎管结构对比明显。部分图像可提示与关节突关节相邻的软组织结构增厚或呈退行性变改变(如小关节肥大、韧带肥厚等)。目前尚未见明显椎管狭窄引发急性脊髓压迫的征象,但囊性病变体积相对较大,有一定的占位效应。
部分图像未明确显示囊壁与关节囊的直接连通口,但囊肿位置与典型的关节突旁滑膜囊肿(Synovial Cyst)高度一致。局部关节退变(骨质硬化、关节面不规则)亦佐证了退行性改变与滑膜囊肿生成的相关性。
结合影像学特点和患者腰背痛的症状,可考虑以下诊断或鉴别诊断:
结合患者年龄(59岁)、长期腰痛逐渐加重、影像学在关节突处见囊性病变,以及局部小关节退变的特征,最可能的诊断是 腰椎关节突关节滑膜囊肿(Synovial Cyst)。
在患者术前或术后(若需手术),可根据疼痛及活动度分期进行康复训练。以下为基于FITT-VP(频率、强度、时间、类型、体量、进度)原则的参考方案:
若患者存在骨质疏松、高血压、心肺功能不佳等合并症,应在医生或康复治疗师指导下调整运动处方,避免跌倒或过度负荷带来风险。
本报告为参考性分析意见,基于当前提供的影像和病史信息,不能替代线下面诊或专业医生的诊断与治疗建议。若有任何疑问或病情变化,请务必及时就医并进行进一步检查或咨询专业医护人员。
腰椎小关节滑液囊肿