胸椎骨软骨瘤表现为上肢神经根病



临床病史
报告了一例36岁患者,患有胸1椎骨软骨瘤并伴有颈椎神经根病。骨软骨瘤占良性骨肿瘤的36%。脊柱骨软骨瘤常累及后部结构,可能导致脊髓压迫性病变和/或神经根病变。
影像学表现
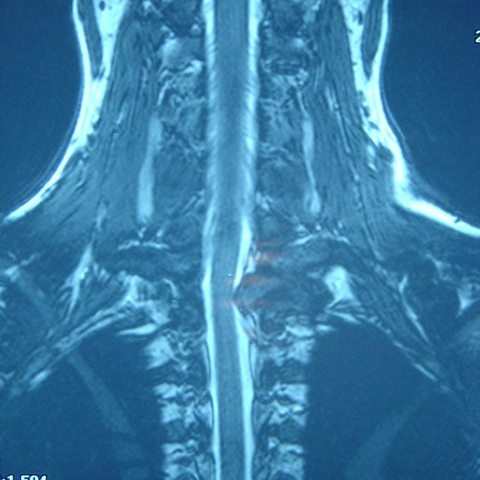
一名36岁的女性出现颈部僵硬,并伴有左上肢放射性疼痛,左手第4和第5指的刺痛及麻木。她在3年前的一次交通事故中颈部受伤后出现这些症状。症状逐渐加重,使用消炎药无法缓解。临床检查中,颈部无压痛。除前屈外,所有颈部活动终末均受限。唯一的神经学阳性体征是左侧C8和T1皮节感觉减退。颈椎平片显示在T1椎体水平存在病变(Fig.1)。颈椎CT扫描显示在T1椎体的左侧椎弓根和椎板处有一个分隔状肿瘤(Fig.2)。颈椎MRI提示在左侧T1椎体椎弓根处起源的骨性肿物,压迫左侧C8和T1神经根(Fig.3)。锝骨扫描未见其他骨骼病变。术中经左侧半椎板切除术切除T1椎体后方的肿瘤,并从C7至T3施行带内植物的后外侧融合术,术中未出现并发症(Fig.4)。术后2年随访时,患者症状完全缓解。送检肿瘤的组织学检查结果与骨软骨瘤一致。
病情讨论
骨软骨瘤常见于长骨。如果骨软骨瘤发生在椎柱则不常见,其发病率为1.3%至4.1%1。它们占所有孤立性脊柱肿瘤的3.4%1。在遗传性多发性外生骨疣患者中,其发生率稍高(9%)1。这种肿瘤最常见的形式是孤立性且散发2。较少见的形式是遗传性多发性外生骨疣,这是一种家族性疾病,多个骨软骨瘤散布于轴向或附肢骨骼2。 在遗传性类型的患者中,有1%至2.5%出现脊髓受压3,但在散发型骨软骨瘤中,脊髓受压则相当罕见4,5。骨软骨瘤可发生于脊柱的各个节段,但以颈椎,尤其是寰枢椎区域为好发部位。病变最常见于后方结构,但也有部分来自椎体。椎柱骨软骨瘤通过向椎孔内的膨胀性生长或累及椎旁交感神经中枢,可导致神经系统症状3,6。当病变向后方延伸时,可能触及到肿块;而对于向前突出者,则更易出现吞咽困难、声音嘶哑以及血管并发症。 文献回顾显示,共报道了104例脊柱骨软骨瘤2,5,7,8,9。其中,孤立性骨软骨瘤最常见(104例中占80例)。在这80例孤立性骨软骨瘤中,41例表现为脊髓受压。平均年龄为40岁,男性患者更常受到影响。患有多发性外生骨疣的患者往往在更年轻时就诊,并且脊髓受压的发生率要高得多。本病例中的神经受压表现为神经根病。共有23例(55%)发生在颈椎,17例(41%)发生在胸椎,2例(4%)发生在腰椎。胸椎最常见的部位为T8(28%),其次为T4(17%)。 在普通X线片上,骨软骨瘤表现为钙化且光滑的肿块,由与其下骨及松质骨相连续的皮质组成。于附着点处,原发骨的皮质向肿瘤的皮质扩展7。薄层与重建的CT扫描可显示这种良性骨肿瘤的典型征象:其内部钙化并与周围骨质相连续8。CT还可明确肿瘤的范围及其与椎骨和神经结构的关系7。由于MRI能够更好地显示软组织和骨髓的受累情况,因此它是评估椎管内扩张和脊髓受压的金标准9。可能与之表现相似的疾病包括颈椎间盘突出并神经根压迫、胸廓出口综合征以及颈椎病所致的神经根病。
鉴别诊断列表
最终诊断
对所提交的肿瘤进行组织学检查,结果与骨软骨瘤相符。
证书
(无可翻译的英文内容)
图像分析
前后位

CT扫描

核磁共振成像
术后前后位视图

医学影像分析报告
一、影像学发现
根据提供的X线、CT及MRI影像,位于颈椎上段(T1椎体)可见一骨性突起,其密度与正常骨质相近,显示皮质与椎体骨皮质连续。CT薄层扫描及重建显示此突起的松质骨部位与椎体内骨髓相连,表明其为良性骨性生长。MRI上可见局部硬膜囊及神经根受压迹象,符合对神经根(颈神经)的压迫表现。
整体形态呈外生突起,轮廓较光滑,无明显软组织肿块信号。病变周围骨质无明显破坏或反应性改变。上述影像表现提示此骨质突起对邻近神经根造成一定程度的压迫,从而与临床的颈椎神经根刺激症状(颈性神经根性疼痛、上肢放射痛或麻木等)相吻合。
二、潜在诊断
-
骨性突起(骨软骨瘤,Osteochondroma)
依据:病变与正常皮质连续、呈外生性生长、边界清晰,且患者年龄与临床症状相符。此类良性肿瘤常见于长骨,但在椎体后方出现时,也可引起脊髓或神经根压迫症状。 -
退变性骨赘(骨刺)
依据:退变性骨赘常与椎间盘退变、关节面退变相关,可能导致神经根压迫。但通常形态偏小且分布在关节缘,且不会在影像上呈现明显的与椎体骨髓连续的松质骨结构。 -
其他椎管内或骨性病变(如骨岛、椎体其它良性肿瘤)
依据:虽然整体更少见,但仍需考虑到椎体或椎管内其他良性肿瘤(如骨岛、软骨瘤等)。但此患者X线及CT所见更符合骨软骨瘤的典型征象。
三、最终诊断
结合患者年龄、临床症状(颈神经根受压所致的颈肩/上肢疼痛、麻木等)、影像学表现(T1椎体后方连续性骨突起,皮质及松质骨与椎体相连、神经根受压征象),最可能的诊断为:
颈段椎体骨软骨瘤(Osteochondroma)伴颈神经根压迫。
若临床存在疑义,可行进一步的影像后处理或手术病理检查以获取确切诊断。
四、治疗方案与康复计划
1. 治疗策略概述:
- 保守治疗:若症状轻微、神经功能尚可,可先尝试物理治疗、镇痛及消炎药物;结合观察病变是否继续增大。
- 外科手术:当出现明显神经压迫症状(如顽固性疼痛、肢体无力、感觉减退等)或病变有增大趋势时,考虑手术切除肿瘤突起并减压。视椎体稳定性可酌情行内固定或融合手术,预防术后不稳。
2. 康复训练与运动处方(FITT-VP原则):
- 运动频率(Frequency):建议每周进行3~5次康复训练,以保证循序渐进的恢复。
- 运动强度(Intensity):初期以低强度的颈肩活动及伸展训练为主,避免过度旋转或负重;中后期根据症状缓解情况逐步增加肌力训练。
- 运动时间(Time):每次训练时间由10~15分钟开始,逐步延长至30分钟;若出现明显不适则需及时休息和调整。
- 运动方式(Type):
- 颈椎和上背部伸展:如毛巾牵拉颈椎、肩颈拉伸、坐姿划船等轻度抗阻训练。
- 核心稳定性训练:如仰卧收腹、“鸟狗式”动作(Bird Dog),帮助维持脊柱稳定性。
- 心肺训练:如低冲击有氧运动(快走、椭圆机),在不加重颈椎负担的情况下提升体能。
- 运动进阶(Progression):根据疼痛及神经功能恢复情况,循序渐进地增加训练强度与时长。若出现神经症状加重或新发症状,应暂停训练并及时就医。
- 运动量(Volume)与计划(Pattern):将每次训练控制在适度的量,保证充分的休息与恢复。可采用间隔训练方式,避免持续高负荷。
对于存在颈椎不稳定或脆弱性因素的患者,应在颈部支具或专业指导下进行训练,在确保安全的前提下逐步过渡到更高强度或更复杂的动作。
免责声明:
本报告为基于现有影像资料与病史信息所做的参考性分析,不能替代线下面诊或专业医生的意见。如有任何不适或疑问,务必及时咨询专科医生。
人类医生最终诊断
对所提交的肿瘤进行组织学检查,结果与骨软骨瘤相符。