儿童肱骨外髁骨折



临床病史
儿童的肘关节结构复杂,具有多个骨化中心和较大的软骨原型,使其在诊断肘关节周围骨折时面临困难。我们在此报道了一例 5 岁患儿的肱骨外髁骨折病例,并讨论了评估移位的难点及治疗方案。
影像学表现
病例介绍:
一名5岁女童从自行车上摔下,右肘着地。她因右肘疼痛肿胀并活动受限到达急诊与急救科(AED)。临床检查显示肘关节周围普遍肿胀,并在肱骨外髁处存在明确压痛。远端神经血管功能无异常。拍摄了肘关节的前后位和侧位X线片(图1,2)。最初该骨折被忽视,患儿仅被使用悬臂带后送回家。然而由于持续疼痛,家长再次将她带回AED。经骨科团队复查后,确诊为肱骨外髁骨折。她接受了保守石膏固定治疗,并定期随访,每周进行X线检查。总治疗时长为6周,此后患儿已无疼痛。
病情讨论
儿童肱骨外髁骨折是仅次于肱骨髁上骨折的肘关节周围第二常见的骨折。大多数骨折呈孤立损伤发生,常见于4-10岁之间,发病高峰约在6岁左右。常见的损伤机制包括前臂在旋后位、肘关节伸直时受到内翻应力(pull-off theory)或肘关节屈曲时手掌受击(push-off theory)[4]。
肱骨远端在这些骨折典型发生的年龄阶段大多仍处于软骨状态。由于骨化不完全,在X线片中,骨折片的大小和移位显得比实际更小,并且关节面存在不匹配(图2,3)。正因如此,这些骨折难以诊断并常在AED中被遗漏。
诊断肱骨外髁骨折的关键体征包括局部肿胀和外髁部位触痛。对于无移位骨折,这些体征可能不明显,导致诊断延误。应在前后位与侧位X线检查中寻找可见骨折或“脂肪垫征”(fat-pad sign)若骨折未见到。因骨折线穿过软骨类似物,常会错误解释骨折片的大小、脱位及旋转情况。若有疑问,应摄取斜位片以更清楚显示骨折部位。关节造影、MRI和超声检查是其他可选方案[4]。MRI扫描在评估软骨铰链完整性方面可能更佳,而软骨铰链被认为是决定骨折稳定性的主要因素[5]。Chapman等人描述了使用多层螺旋CT(MDCT)检测移位程度及外侧软组织铰链完整性的准确性[6]。
1964年,Milch强调了这些骨折对肘关节稳定性的重要性,并根据骨折的解剖位置将其分为两类[1]。在Milch I型骨折中,骨折线位于滑车外侧,并通过小头-滑车沟(简单骨折)。在II型损伤中,骨折线延伸至滑车的顶点(骨折-脱位)。它们可被视为Salter-Harris IV型的变异以及Salter-Harris II型的对应表现,因此这些损伤遵循骨骺损伤的原则。
Jacob等人根据骨折块的移位程度与旋转情况,将肱骨外髁骨折分为三个阶段。有些作者认为此分型比Milch分型更为实用[2]。I期:移位小于2mm且关节面完整。II期:移位2-4mm,关节面中度移位。III期:明显移位并伴有骨折块旋转[2]。
在临床上通常将骨折分为移位(>2mm)和无移位(<2mm)两类。移位骨折进行手术治疗,无移位骨折则保守治疗。若能及时、恰当地处理,肱骨外髁骨折的预后良好。若因生物因素或由于管理不当而引发技术性问题,则可能出现的并发症[3]包括骨刺形成(30%)、肘内翻/外翻、骨不连、畸形愈合、尺神经麻痹、骨骺闭合及骨化性肌炎等。
鉴别诊断列表
最终诊断
小儿肱骨外髁骨折
证书
(没有可翻译的英文内容)
图像分析
前后位X线片

侧位X线片

骨折的示意图
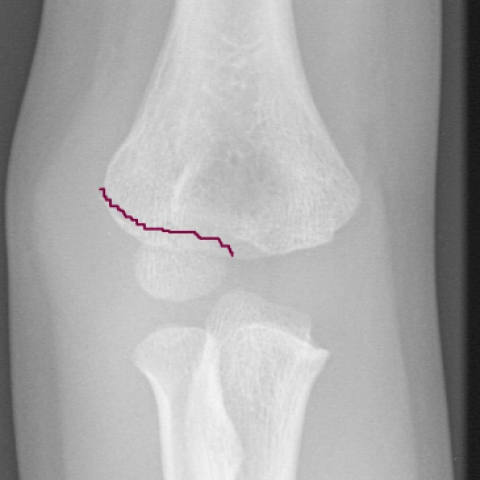

1. 影像学发现
根据所提供的正侧位肘关节 X 光片,可见:
• 肱骨远端外侧部分骨皮质连续性中断,骨折线位于肱骨外髁附近,局部可见骨骺区域与主干分离迹象。
• 骨折线较细,且由于该年龄段骨骺尚未完全骨化,实际骨折片大小和形态在 X 光上可能被低估。
• 骨折片在正位片上似有向外上方的微量移位(具体移位度数难以在单纯 X 光下精准测量),侧位片亦提示外髁区域存在骨皮质中断。
• 周围软组织肿胀征象,尤其是关节外侧肿胀较明显,提示该区域存在急性创伤反应。
2. 潜在诊断
基于影像学表现及病史(5 岁女童,跌倒后肱骨外侧肿痛),可考虑的诊断包括:
1)肱骨外髁骨折:儿童常见肘关节附近骨折,典型表现为肱骨外髁区域骨折线,与患儿外伤机制及局部体征相符。
2)桡头颈骨折(鉴别诊断):若外侧肘关节肿胀明显,需排除桡头(颈)骨折可能,但本例更偏向肱骨外髁受累。
3)肱骨远端其他类型骨骺损伤:如经软骨面累及关节面的骨折,需结合进一步成像(如 CT、MRI 或关节造影)评估。
3. 最终诊断
结合患儿年龄、受伤机制和影像学表现,最可能的诊断为:肱骨外髁骨折(Jacob I~II 期或相似分型)。
若进一步影像学检查(CT 或 MRI)发现移位大于 2 mm 或软骨铰链破裂,则可确认为不稳定性骨折,需要手术干预。若移位小于 2 mm,且软骨铰链完整,则可考虑保守治疗。
4. 治疗方案与康复计划
(1)治疗策略
• 保守治疗:对移位小于 2 mm 的稳定性肱骨外髁骨折,可采用石膏或支具固定 4~6 周,定期复查 X 光评估骨折愈合情况。
• 手术治疗:若骨折移位 ≥ 2 mm、呈不稳定或疑似软骨铰链破坏,需在手术探查和复位下行克氏针或拉力带固定,必要时可行螺钉内固定以保证关节面对合。
(2)康复和运动处方
在骨折稳定或拆除固定后,应进行循序渐进的康复训练。具体方案可参照 FITT-VP 原则(频率 Frequency、强度 Intensity、时间 Time、类型 Type、总量 Volume、进阶 Progression):
1)早期(固定期后初始阶段)
• 频率:每天进行 1~2 次轻柔练习。
• 强度:被动活动或主动辅助活动为主,避免疼痛刺激。
• 时间:每次 5~10 分钟,循序渐进。
• 类型:关节活动度练习——从肘关节屈伸和前臂旋转的轻度活动开始。
• 进阶:待疼痛缓解和骨折愈合进展稳定后,再逐步增加活动范围和频率。
2)中期(关节活动度改善阶段)
• 频率:每周 3~4 次,或遵循物理治疗师制定的频率。
• 强度:逐步增加主动活动,轻度阻力练习可在无痛范围内进行。
• 时间:每次 10~15 分钟,注意休息与活动交替。
• 类型:增加关节活动、肌肉力量训练,适度配合握力球或橡皮条等简单器械训练。
• 进阶:如肘关节活动范围达功能需求后,可适度增加负重练习(如轻质哑铃、弹力带),避免过度牵拉和外伤再发生。
3)后期(功能强化和回归日常活动)
• 频率:每周 3~5 次,根据功能需求灵活安排。
• 强度:逐步向中等强度过渡,强调协调性、灵活性及力量平衡。
• 时间:每次 15~20 分钟或根据耐受情况调整。
• 类型:在专业人员指导下,增加投掷、支撑及其他上肢综合功能训练。
• 进阶:注意在负重与活动增量之间留有适应时间,观察关节稳定性与肌力恢复。
5. 免责声明
本报告为基于现有影像和临床信息所作之参考性分析,无法替代线下面诊或专业医生的意见。诊断和治疗方案应结合患者的实际情况,在骨科专科医生指导下进行。
人类医生最终诊断
小儿肱骨外髁骨折