青少年股骨远端皮质不规则



临床病史
一名14岁无症状男性被转诊,就在X线片中发现的左股骨病变寻求第二意见。
影像学表现
一名14岁的无症状男性被转诊以就左股骨病变进行第二次意见。左膝的X线片显示在左股骨髁上干骺端后侧存在皮质不规则,仅在侧位片(图1)上可见。
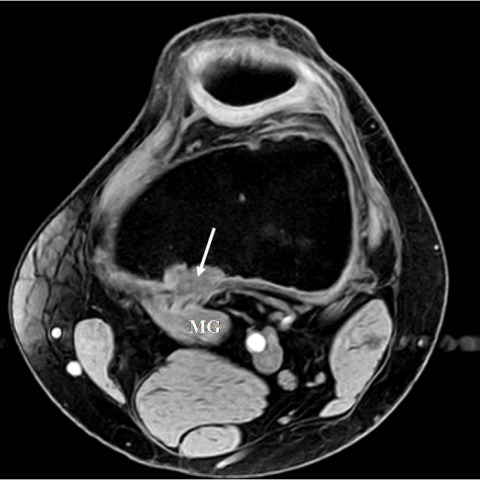
左膝的磁共振成像(MRI)(图2)显示在左股骨髁上干骺端后内侧有一个椭圆形皮质病灶,位于左侧腓肠肌内侧头的附着处。该病灶在T1加权像(WI)(图2 a)上呈低信号,而在T2加权像和梯度回波(GRE)水激发序列(图2 b和2 c)上呈中高信号。
结合患者的年龄、典型部位以及影像学所见,提示为皮质撕脱性不规则,又称Bufkin病变或皮质骨样缺损。已向该青少年及其父母进行解释说明,未采取任何治疗措施。
病情讨论
撕脱性皮质不规则(ACI)是一种相对常见的放射学发现(发生率为3.6-11.5%),并被视为临床诊断的一种挑战。ACI对应一种反应性的纤维-骨质、非肿瘤性增殖,被认为与在其附着处股内收肌腱膜或腓肠肌内侧头长期牵拉有关。ACI另有不同名称,如Bufkin病变,或称皮质性、骨膜性或骨旁-皮质旁硬纤维瘤(desmoid)。但需要注意,“硬纤维瘤”这一词具有误导性,意味着在切除后有复发倾向,而ACI是一种良性、自限性病变,随着骨骼成熟而愈合,20岁以后罕见。
ACI主要发生于男性和青少年,多数情况下无症状,虽然也有报道在外伤后出现局部轻度疼痛或软组织肿胀。
ACI通常位于股骨远端干骺端的后内侧,且有三分之一病例为双侧。与ACI可能相似的纤维性皮质缺损相比,ACI通常在生长过程中保持其原有位置。
在放射学检查中,通过外旋位斜位片最易观察到ACI。在典型部位出现酱汁状的皮质缺损,并伴随硬化或皮质粗糙非常具有提示意义。ACI被描述有三种形态:凹形、凸形和分散型,后者表现为皮质出现裂隙并增宽。
ACI在典型年龄段的典型放射学表现即可确立诊断,无需进一步检查。另一方面,ACI也相当常见,可能在使用其他影像技术时偶然被发现,放射科医师需对此有所了解。
ACI在核医学成像中的表现取决于病变成熟度,处于活动期时可表现为正常或轻度增高的局灶性摄取;而在不活动或静止期时,则可能无摄取表现。
尽管CT和MRI并非诊断所必需,但在常规放射学表现不明确或不典型的病例中它们有所帮助。它们能更准确地检测ACI、精确定位并排除相关的软组织肿物。CT能更准确地评估骨皮质溶解或增厚及伴随的小碎片化。
MRI通常显示基于皮质的、界限清晰的病变,在T1加权像(T1-WI)上呈低至中等信号强度(SI),在T2加权像(T2-WI)上则呈中等至高信号强度,具体取决于高细胞性纤维组织、含铁血黄素、胶原、泡沫状组织细胞以及骨小梁的相对含量。在T2-WI上更容易看到包绕在病变周围的低信号边缘,该边缘最可能代表边缘性硬化。病变还可出现强化、轻度软组织水肿以及局部骨髓水肿。
ACI属于“不可触碰的病变”,应通过非侵入性方式确立诊断,因为从组织学上它可能难以与其他纤维性或纤维-骨质增殖性病变(如骨肉瘤、侵袭性纤维瘤病或硬纤维瘤性纤维瘤)区分。
影像学线索包括:典型的病变部位、存在大强度体力活动的病史、无渗透性皮质破坏、无骨髓病变及无软组织肿物,以及临床和影像学表现稳定或好转。
无论是在偶然观察到还是作为针对性诊断评估的一部分,ACI都是一种常见发现。结合临床与影像学可进行非侵入性诊断,从而避免不必要或不恰当的活检和治疗干预。
鉴别诊断列表
最终诊断
撕脱性皮质不规则(皮质性纤维瘤或 Bufkin 病变)
证书
(无英文内容可供翻译)
图像分析
左膝关节磁共振检查


左膝X线片


影像学分析报告
一、影像学发现
根据患者提供的 X 线及 MRI 影像资料,主要观察到以下特点:
- 病变位于左股骨远端后内侧皮质区域,局部可见较明显的皮质不规则改变。
- X 线片示局部皮质表面边缘不规则、可见轻度凹陷或“浅碟状”改变;在一定角度下可显示局部硬化或皮质粗糙。
- MRI 显示病变局限于皮质,边界清晰,T1WI 上信号多呈低或中等信号,T2WI 上呈中等到高信号,周边可见相对较低信号边缘,提示可能存在轻度硬化线。无明显软组织肿块或骨髓侵犯。
- 病变区无明显骨质破坏及侵蚀,周围软组织结构未见显著肿胀或占位。
- 患者目前为 14 岁男性,临床上无明显症状或仅有轻微局部不适,与影像所见相吻合。
二、潜在诊断
结合患者年龄、病变位置及影像学表现,可考虑以下诊断或鉴别诊断:
- Avulsive cortical irregularity(ACI,皮质撕脱样不规则)
常见于青春期骨骼尚未完全成熟时,主要由于肌腱或腱膜反复牵拉引起局部皮质反应。影像学上典型表现为远端股骨后内侧近关节处的浅凹状、边缘不规则皮质改变,常呈良性、自限性走向。 - 纤维性皮质缺损(Fibrous cortical defect)
与 ACI 类似,都可出现皮质性纤维组织的改变,但纤维性皮质缺损更常见于干骺端,且多伴有随骨骼生长而位置随之改变的表现。 - 骨肉瘤(Osteosarcoma)
恶性肿瘤,常见于青少年,但影像上通常出现侵袭性骨破坏、骨膜反应、软组织肿块等征象,与本例影像表现不符。 - 侵袭性纤维瘤病(Desmoid tumor)或其他纤维增生性病变
若病变扩展至软组织且具有侵袭特征时需要考虑,但本例未见明显软组织肿块或破坏性病变。
三、最终诊断
综合患者的年龄、临床表现及影像学特点,最可能的诊断为:
Avulsive cortical irregularity(皮质撕脱样不规则,ACI)。
ACI 常见于青春期活跃运动或肌腱附着处反复牵拉导致的纤维-骨质反应,属良性、自限性病变。当前无侵袭性表现,无需进一步创伤性检查。
四、治疗方案与康复计划
治疗策略:
- 保守观察:考虑到 ACI 通常为自限性病变,多数情况下不需要手术或活检,定期复查影像以了解病变进展即可。
- 药物支持:若患者出现疼痛或炎性反应,可短期口服非甾体抗炎药(NSAIDs),但大多数病例并无明显症状。
- 手术干预:当影像或临床表现高度可疑恶性、或病变持续增大并伴有明显症状时,可考虑进一步活检及外科干预。然而对典型 ACI 患者通常不建议手术治疗。
康复/运动处方建议(FITT-VP 原则):
- 运动频率(Frequency): 每周进行 3-5 次低至中等强度的身体活动,如步行、游泳或轻度跑步。
- 运动强度(Intensity): 维持在自觉轻松至中等的负荷强度(主观劳累度 2-4 级左右),避免过度牵拉患部肌肉组织。
- 运动时间(Time): 每次 20-30 分钟为宜,根据耐受度调整总量。
- 运动方式(Type): 建议选择低冲击性的有氧运动,如游泳、骑车、椭圆机练习等,以减少对下肢骨端的过度冲击;适度加入下肢力量及柔韧性训练。
- 运动进阶(Progression): 随生长及症状缓解情况,逐步增加训练强度与时间。如若出现局部疼痛或不适,则需及时调整计划。
- 运动体积与安全性(Volume & Precaution): 每周总运动量应考虑患者骨骼发育阶段和关节稳定度;如有明显不适,建议暂停或调整运动种类与强度,并咨询专业医师或康复治疗师意见。
由于患者处于发育期,需特别关注易受牵拉或刺激的肌肉附着部位,避免重复性过度拉伸动作。若出现新的疼痛或功能障碍,加重或持续不缓解,应尽快就医。
免责声明:
本报告仅基于所提供的影像及基础病史信息进行初步分析,旨在为临床决策提供参考,不能替代专业医生的面对面诊断与意见。具体诊疗方案应结合患者实际情况,由专科医生进行综合评估后制定。
人类医生最终诊断
撕脱性皮质不规则(皮质性纤维瘤或 Bufkin 病变)