肩胛上神经在肩胛上切迹处的卡压:一例在六个月内恢复肌力的病例报告



临床病史
对一名47岁男性的临床检查显示其疼痛逐渐加重,右侧冈上肌 (SSp)和冈下肌 (ISp) 出现中度萎缩。未报告任何外伤史。
影像学表现
右肩部的磁共振成像在1.5特斯拉磁体中完成。图像通过轴向、冠状斜位及矢状斜位采用T1、T2、T2 FAT SAT、质子密度(DP)FAT SAT以及3D DP Cube加权序列获取。
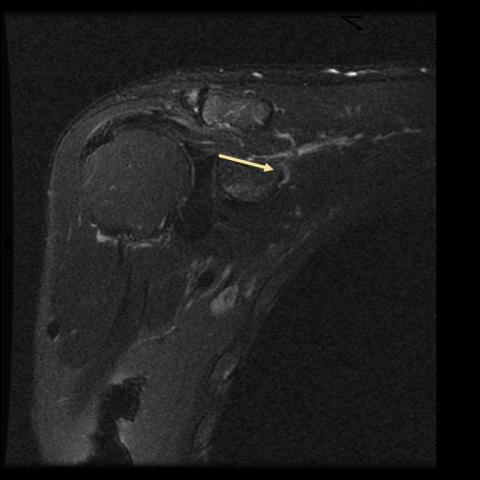
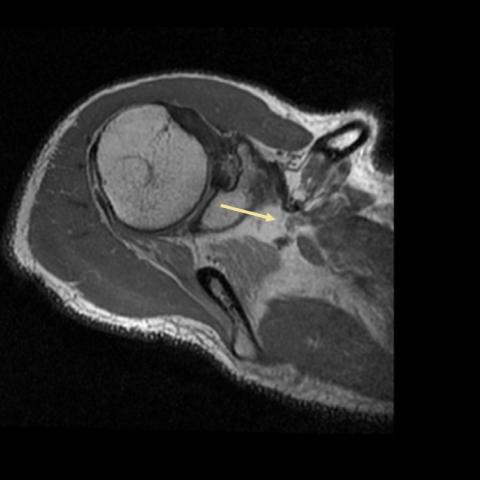
在肩胛切迹处,肩胛上神经的走行表现为增大、局部扭曲,并呈轻度高信号(图1),但在 肩胛上横韧带(STLS)处未见信号改变(图2)。可见肌肉水肿(图3),并观察到冈下肌II级萎缩(图4)。已排除盂唇旁囊肿及其他占位性病变。
病情讨论
背景与临床观点
肩胛上神经是一条混合性神经,起源于臂丛的上干。它携带传出纤维,为冈上肌和冈下肌提供运动支配,并接收肩部感觉的传入纤维。在远端,这条神经穿过肩胛上切迹(由肩胛上横韧带 [1] 跨过形成的纤维-骨性通道),并在此处发出冈上肌分支。随后它通过盂肩胛切迹走向肩胛冈根部,发出两条终末分支支配冈下肌。发生于肩胛上切迹处的肩胛上神经病变是一种罕见疾病,经常与盂唇旁囊肿相关,较少由肩胛上横韧带增厚或骨化所致。
该神经病变的体征和症状包括隐痛或灼痛。若病情持续,可能导致瘫痪。当出现严重的去神经支配的临床表现时,亦有罕见的无痛病例报道 [2]。
影像学视角
在 MRI 检查中,神经增粗并伴有 T2 信号增强被视为异常表现 [3]。
肌肉水肿的解剖学分布具有重要意义,因为同时累及冈上肌(SSp)和冈下肌(ISp)(图 3)提示近端损伤 [4],而仅见冈下肌(ISp)水肿和/或萎缩通常见于更远端的损伤 [5]。通过冈上肌横断面积与冈上肌窝的占位比来评估冈上肌的脂肪浸润 [6],其中将萎缩分为轻度(≥ 60%)、中度(30–59%)和重度(≤ 30%)[7]。
预后
孤立的肩胛上神经病变最初通过非甾体抗炎药和物理治疗进行治疗。 如果压迫由囊肿导致,则推荐在超声引导下进行神经减压 [8]。然而,当存在外在性神经压迫或症状进行性加重时,则需要手术干预 [9]。
在我们的病例中,外科医生通过关节镜下切开肩胛上横韧带(STS–韧带切开),并检查了肩胛上神经和韧带的形状与走行,但未发现肉眼可见的改变。六个月后,临床随访显示肩关节力量恢复了 75%。
主要结论 / 教学要点
在怀疑肩胛上神经病变时,若在 MRI 上观察到神经扭曲增大及肌肉水肿等病理学表现,即可确立诊断。放射科医师还应在病因明显时识别引起压迫的原因,并评估病变的严重程度。及早发现可能改变预后。
已获得患者书面知情同意用于发表。
鉴别诊断列表
最终诊断
肩胛上神经病变由肩胛上切迹处神经受压引起,肩胛上横韧带(STSL)未骨化。
图像分析
未检测到可供翻译的英文内容,请您提供具体的英文文本后再试。

(无可翻译的英文内容)


没有可翻译的内容。


(没有可翻译的英文内容)



医学影像分析报告
患者信息:男性,47岁,主诉右肩疼痛逐渐加重,临床查体发现冈上肌(SSp)、冈下肌(ISp)中度萎缩,无明显外伤史。
一、影像学发现
根据MRI影像(T2加权像等序列)可见:
- 冈上肌及冈下肌肌腹区体积减小,局部脂肪浸润征象,中度萎缩表现;
- 在肩胛切迹或肩胛冈下切迹附近,可见疑似神经增粗与信号异常(T2高信号),提示局部炎症或水肿;
- 肌肉内见T2信号增高,提示肌肉水肿/炎症或神经受压导致变性改变;
- 未见明显外伤骨折迹象,肩关节其他部位的结构基本完整,未见明显关节囊或盂唇异常突出;
- 肩胛上韧带(STSL)区在手术探查中未见明显增厚或骨化,但该段神经走行与形态在影像上有疑似受压痕迹。
二、潜在诊断
- 肩胛上神经卡压性神经病变(Suprascapular Neuropathy)
基于冈上肌与冈下肌同时受累的影像学特征,以及神经在肩胛切迹处的局部增粗、T2高信号改变,最符合肩胛上神经受压导致的神经病变。
- 肩袖损伤或腱病变
虽然患者存在冈上肌、冈下肌的萎缩,但没有明显的肌腱断裂或撕裂征象。若排除神经病变,亦应考虑肌腱长期劳损及慢性病变。但本例MRI并无典型大范围撕裂征象,故可能性相对较低。
- 局部软组织或滑膜囊肿引起的压迫
肩峰下滑囊积液、盂唇囊肿等因素可导致肩胛上神经鞘受累。若在MRI上发现明显囊性病灶,需高度怀疑。但从现有图像描述,并未提示明显囊肿征象。
三、最终诊断
结合患者的年龄、逐渐加重的肩痛、体检所示冈上肌与冈下肌中度萎缩,以及MRI上所示肩胛上神经段信号改变,最可能的诊断为:
“肩胛上神经卡压性神经病变(Suprascapular Neuropathy)”
若需进一步排除其他病因,可通过肌电图(EMG)、神经传导速度检测(NCV)等确证神经受压水平,并行关节镜或超声评估是否存在小的囊肿或韧带异常增厚等。
四、治疗方案与康复计划
1. 治疗策略
- 保守治疗:包括非甾体类消炎药(NSAIDs)以缓解疼痛和炎症,配合肩部物理治疗及肌力训练。
- 理疗与运动处方:
在专业治疗师指导下,进行肩关节被动活动度练习、肌肉强化训练及姿势矫正。可辅以超声波、热敷或冲击波等物理治疗手段,减轻局部炎症。
- 介入或手术:若明确被囊肿或其他确切的占位压迫,可考虑超声引导下囊肿抽吸或神经减压;若病情持续加重或保守治疗无效,则可考虑关节镜手术减压,松解肩胛上韧带。
2. 康复/运动处方建议
在康复训练中,应遵循FITT-VP(频率、强度、时间、类型、进阶及个体化)的原则:
- 频率(Frequency):每周3-4次,视患者肩部疼痛与耐受度适当调整。
- 强度(Intensity):初始阶段以低至中等阻力为主(如使用弹力带或低重量哑铃),避免过度或高速动作。
- 时间(Time):每次约20-30分钟的肩关节与上肢肌力训练,结合热身及放松。
- 类型(Type):可进行肩袖肌群等长收缩练习、弹力带外旋/内旋阻力练习、肩关节主动/被动活动度练习,以及针对肩胛骨稳定性的训练。
- 进阶(Progression):根据疼痛缓解状况和肌力提高情况逐渐增加阻力或训练难度,注意循序渐进。
- 个体化(Individualization):若患者存在骨质疏松、心肺功能下降或其他合并症,应由康复师或专科医生优化方案并密切监测。
示例训练动作(仅供参考):
- 弹力带外旋:手肘紧贴身体,前臂水平向外撑开弹力带,每组10-12次,视耐受度进行3-4组。
- 俯身哑铃划船:维持脊柱中立,单手支撑椅面,另一手持轻重量哑铃向上牵拉,训练背部及肩背肌群,每组10-12次,3-4组。
- 肩胛骨收缩练习:直立或坐姿时,有意识地将两侧肩胛骨向中线挤压,保持3-5秒后放松,重复10-15次。
以上康复练习需结合患者当天的疼痛及活动度反馈,避免过度疲劳和疼痛。如有明显不适或症状加重,应及时与医师或治疗师沟通。
免责声明:本报告为基于现有影像及信息所作的参考性分析,不能替代线下面诊或专业医生的面对面意见,具体诊治和康复方案应结合患者实际情况由专科医生制定。
人类医生最终诊断
肩胛上神经病变由肩胛上切迹处神经受压引起,肩胛上横韧带(STSL)未骨化。