亚急性骨髓炎(ECR 2013 每日病例)



临床病史
一名51岁的患者因左上臂骨肉瘤的诊断被转至我们大学医学院。他有左上臂疼痛和肿胀的病史,持续10周,傍晚时加重。在此期间,他未出现发热。
影像学表现
左上臂的常规X线片显示肱骨近端干骺端存在从地图状到虫噬状的分叶状溶骨性病变,并伴有轻微的骨膜反应。未见基质(图1)。进行了左上臂的磁共振成像检查,这些图像显示髓内病变长度至少达20 cm。脂肪抑制的T2加权图像显示数个边界清晰的高信号灶。
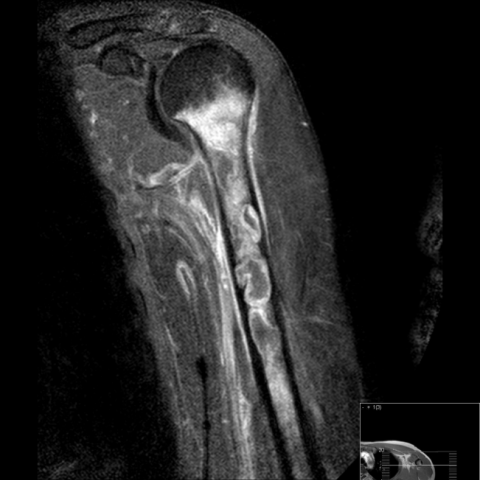
其中一个病灶在未使用对比剂的T1加权图像上显示典型的“半影征”(penumbra sign),由中心较低信号区和高信号环组成(图2a)。在注射钆剂后,该高信号环出现强化,而中心不强化,与液体/脓相一致(图2b,c)。此外,在未使用对比剂的T1加权图像上可见多个高信号灶,与脂肪小体相符(图3a,b)。
病情讨论
亚急性骨髓炎可能难以诊断,因为急性感染的典型临床体征和症状可能缺失。患者通常没有全身性疾病表现,实验室结果也可能正常。骨髓炎可继发于败血症、手术或创伤。它的起源通常位于干骺端。在直接创伤的情况下(如我们的患者所示),鼻窦血栓形成导致血流瘀滞并引发感染。
对原发性骨髓炎进行影像学检查的第一步是常规X线片。通常,其表现为软组织肿胀、骨质破坏、多层骨膜反应以及反应性硬化的混合表现。Brodie脓肿通常表现为边界清晰的圆形或卵圆形透亮区 [1]。这些亚急性骨髓炎的X线表现可能与恶性或良性骨肿瘤相混淆。尽管在当前病变中未形成基质,但仍不能排除具侵袭性的骨肉瘤。
MRI是检测骨髓炎最敏感(接近100%)的放射学方法,但其特异性要低得多(约80%) [2]。一些报告关注特定的MRI征象以提高特异性。首先,“半影征”被认为是亚急性骨髓炎的典型MR特征。据认为这对于将亚急性骨髓炎与肿瘤相鉴别具有帮助 [3, 4]。Davies等人描述了脂肪小体的存在是骨髓炎的一个特异征象。他们推测,髓内和髓外脂肪小体的存在是由于感染性坏死以及正常脂肪细胞的破坏所致。脂肪信号的模式可能呈弥漫性或局灶性 [5]。虽然该征象在急性骨髓炎中有所描述,但我们在患者身上观察到了与半影征同时存在。这可能是由于亚急性/慢性骨髓炎的急性加重所致。活检结果证实诊断为慢性骨髓炎伴有急性成分。随后患者被转诊接受适当的感染治疗,包括清创和抗生素治疗。
结论:在常规X线以及MRI上诊断骨髓炎都可能具有挑战性。然而,了解特定的MR征象有助于将病变与恶性来源区分。
鉴别诊断列表
最终诊断
左肱骨亚急性骨髓炎
证书
没有可以翻译的英文内容。
图像分析
冠状位 T1 加权图像;脂肪球。


左上臂前后位常规X线片

轴向T1加权图像


医学分析报告
一、影像学发现
1. X 线表现:可见患侧肱骨干近端至中段存在局部骨质破坏及硬化现象,局部可见分层(多层)骨膜反应,软组织肿胀较明显。
2. MRI 表现:T1WI 信号病灶边界较清晰,中等至低信号区内可见“晕环征(penumbra sign)”及在 T2WI 或脂肪抑制序列中可见散在脂肪信号或脂滴样病灶(提示破坏的脂肪组织)。增强扫描显示边缘性强化,部分部位可见明显强化区,周围软组织可见炎性水肿信号。
二、潜在诊断
基于上述影像学表现及患者的临床症状,可能的诊断包括:
- 亚急性或慢性骨髓炎(Subacute/Chronic Osteomyelitis):
∙ 影像上可出现局部骨质破坏、硬化、骨膜反应,以及特征性的“晕环征”和脂肪坏死信号;
∙ 临床上患者疼痛、肿胀,但缺乏典型的全身性感染表现;
∙ 病程较长,与创伤、菌血症或局部创伤引起的感染有关。 - 恶性骨肿瘤(如骨肉瘤):
∙ 也可表现为骨质破坏、骨膜反应(如 Codman 三角、葱皮样骨膜反应);
∙ MRI 上可见肿瘤性占位,常伴软组织肿块;
∙ 部分骨肉瘤缺乏明确骨性肿瘤基质,但疑似恶性病变时需保持警惕。
三、最终诊断
结合患者 10 余周的局部疼痛和肿胀病史、缺乏明显发热等全身感染征象,以及 MRI 上“晕环征”与脂滴样信号表现,进一步通过病理活检证实为“慢性骨髓炎合并急性发作”。因此,最可能的诊断为骨髓炎(亚急性/慢性)而非原发性恶性骨肿瘤。
四、治疗方案与康复计划
1. 治疗方案:
∙ 外科清创:对于较明显的感染病灶及可能的坏死骨,应考虑及时进行手术清创,去除死骨和脓液;
∙ 抗生素治疗:根据病原学结果选择敏感抗生素,必要时进行长程静脉或口服抗生素治疗(如 4~6 周或更久),以控制感染;
∙ 支持疗法:包括基础护理、营养支持以及对症处理(如疼痛管理等)。
2. 康复计划及运动处方(FITT-VP 原则):
∙ 运动形式(Type):早期建议低负荷、非负重或部分负重训练,如坐位及站立位关节活动、下肢踏车(若条件允许)、轻度弹力带练习等;
∙ 运动频率(Frequency):每周 3~5 次,视患者耐受度及感染状况可适当调整;
∙ 运动强度(Intensity):从极轻到中等强度(如 Borg 主观用力感 9~11),避免出现明显肿胀或疼痛加重;
∙ 运动时间(Time):每次 15~30 分钟,或可分段进行(例如分为 2~3 段,每段 10 分钟),逐步增加;
∙ 运动进阶(Progression):在骨感染情况好转、疼痛和炎症得到缓解后,逐渐增加负重与阻力,但需循序渐进并定期随访;
∙ 运动量(Volume):在急性期应严格控制活动量,减少局部刺激以利于愈合;慢性期可适当增加训练量。
在具体执行过程中,应密切观察患肢反应,一旦出现局部疼痛加重、红肿或者全身不适,应暂停训练并及时复诊。同时,还需重视保护患肢,避免外力碰撞或过度负荷,以防再次损伤或感染加剧。
免责声明:本报告仅作为参考性分析,不能替代线下面诊或专业医生的面对面诊疗意见。如有任何疑问或需要进一步的检查与治疗,请咨询临床专科医生。
人类医生最终诊断
左肱骨亚急性骨髓炎