坐骨神经卡压性神经病:在罕见部位的罕见病因


临床病史
一名18岁的女性患者因左下大腿后部肿胀及行走时疼痛已持续十个月前来就诊。体检时未见明显肿块,也无法触及。未发现畸形、颜色变化或局部温度升高。
影像学表现
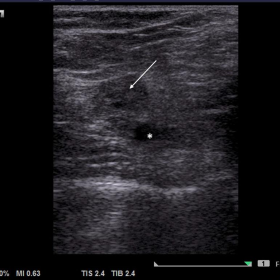
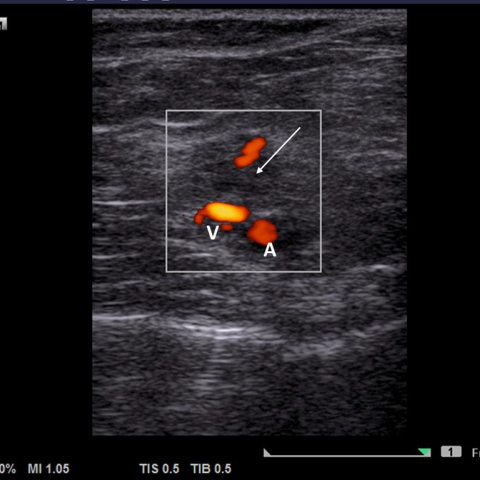
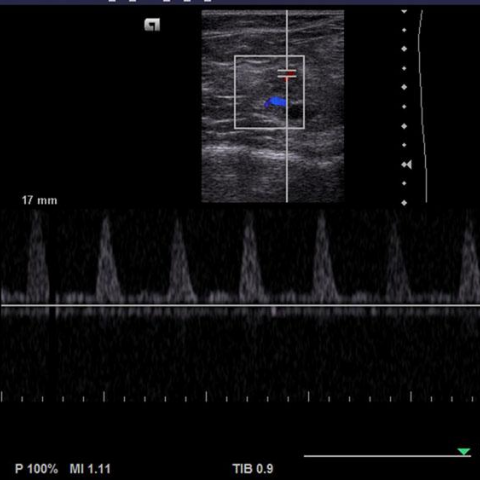
在超声检查(Fig 1)中,在左大腿远端后侧发现一个小的低回声病灶,显示彩色血流信号和动脉血流。股二头肌呈高回声,提示脂肪变性。病灶邻近的坐骨神经也出现增厚。因此,初步诊断为部分血栓形成的血管畸形浸润坐骨神经远端。
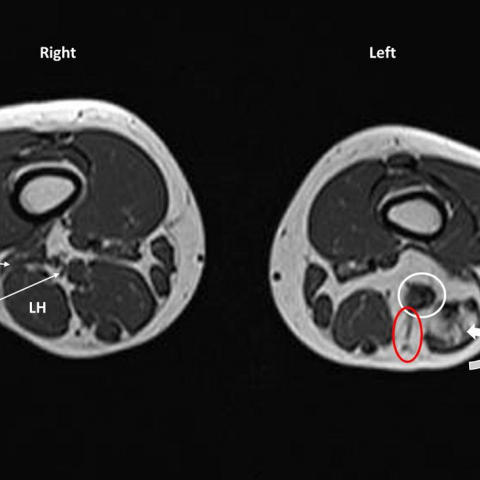
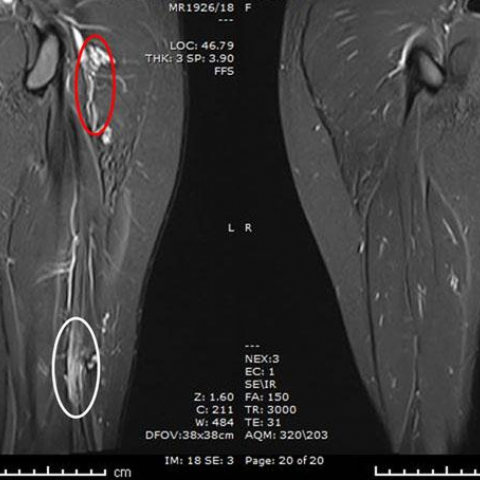
在MRI检查(Fig 2)中,可见少量异常血管通道位于左大腿远端后侧,紧贴坐骨神经。坐骨神经的远端及其分叉部位显示增厚和高信号,同时可见股二头肌长头的脂肪萎缩。近端胫神经也出现轻度增厚。同侧臀部区域也可见少量异常血管通道。
运动神经传导速度检查显示股二头肌的复合肌肉动作电位振幅降低。感觉传导无明显异常。
病情讨论
背景:动静脉畸形(AVMs)是先天性病变,包含多条供血动脉和引流静脉,中间没有毛细血管床。主要分布于头颈部(40%)、四肢(40%)和躯干(20%)[1]。高流量畸形占四肢血管畸形的约10%[2][3]。
临床角度:这些病变通常在出现血栓、创伤、感染、局部压力或内分泌波动时才被发现[4][5],可能在短时间内迅速生长[6]。可表现为有可闻及血管杂音的温热肿块,这是由于内部高血流所致。当病变侵犯关节时,可能出现骨过度生长或动脉盗血现象[1]。
影像学角度:
多普勒超声检查是评估畸形性质、范围和复杂程度的首选影像学方法。X线的作用有限,但可能显示指示血管瘤或静脉畸形的静脉结石。
高流量AVMs可呈现混合回声病灶并可见供血血管,可通过彩色多普勒和频谱分析来表征血流模式。静脉动脉化可导致静脉出现搏动性血流,证实动静脉分流[7]。然而,对于深部病变(尤其是邻近骨骼的部位),超声评估具有挑战性[8]。
CT检查速度快,可识别急性出血、钙化和血栓等并发症。但由于存在电离辐射且提供的血流速度信息有限,CT的应用仅限于紧急情况、不明确的MRI结果或作为介入或手术规划的辅助[9]。
MR血管成像可显示因高流量供血动脉和引流静脉形成的信号空缺,在GRE序列上表现为高信号强度灶。动静脉畸形典型特征是早期静脉显影,通常在5–10秒内对比剂开始增强[3]。MRI还具有识别多个病灶及其与周围结构关系的优势,例如本病例中的神经受压。
结果:经皮硬化治疗或经动脉栓塞是AVMs的治疗选择[9]。但由于这些方法可能导致邻近软组织和神经的坏死/纤维化,为避免长期神经肌肉并发症,建议在本病例中实施减压手术释放受压神经。
要点:本病例强调了在怀疑AVMs时,对可疑区域进行完整解剖学调查的重要性。这可为确诊和制定治疗方案提供重要线索。
已经获得了患者签署的出版书面知情同意书。
鉴别诊断列表
最终诊断
部分血栓形成的动静脉畸形导致坐骨神经卡压性神经病
图像分析
高分辨率超声检查大腿远端后部



大腿的核磁共振成像



医学影像分析报告
一、影像学发现
1. 超声多普勒(Doppler)检查:
• 后侧大腿浅层未见明显低或高回声实性肿块,仅在特定切面下可观察到多条血管结构。
• 彩色多普勒显示其中存在高流速动脉血流信号及早期静脉血流改变,提示动静脉之间存在异常分流;部分血管可见脉动性流速波形,符合“动脉化”静脉的特点。
• 病变邻近及深部结构存在神经束影像,对超声评估造成一定干扰,但可见到疑似坐骨神经与异常血管关系紧密。
2. 磁共振成像(MRI)及磁共振血管成像(MRA):
• 在T1、T2加权序列及GRE序列上可见多发“信号空 void”的血管结构,提示快速血流的动静脉通道。
• 造影相显示病变在5~10秒内出现静脉信号增强,说明高流速肺动脉-静脉分流(AVM)的特点。
• 坐骨神经于病灶附近受压或偏移,提示局部神经可能被异常血管束缠绕或挤压。
• 未见明显肌肉或骨质破坏,但局部软组织间隙受累明显。
二、潜在诊断
- 动静脉畸形(Arteriovenous Malformation,AVM)
- 静脉畸形或血管瘤(如海绵状血管瘤)
- 其他软组织肿瘤或血管性病变
• 依据:存在多条动脉性高流速血流及早期静脉充盈;多普勒和MRI示高流血管团,符合高流型血管畸形的典型特征。
• 发病机制:先天性或后天局部血管异常形成动静脉短路,常导致神经或软组织受压。
• 依据:若为单纯静脉畸形,多普勒可见低流速静脉血流;然而本例有明显动脉成分参与,故可能性相对较低。
• 发病机制:多为先天性血管发育异常,但往往血流速度较慢,亦可出现血栓及钙化等征象。
• 依据:如恶性软组织肿瘤(肉瘤等)在MRI上常表现为不均匀强化及质地改变,但本例影像学主要特征集中在血管团及血管流速异常。
• 发病机制:此类肿瘤会表现出局部软组织破坏或占位效应。但本病例相关征象并不典型。
三、最终诊断
结合患者年轻女性、后侧大腿持续性肿胀与疼痛、超声及MRI示高流速血管畸形并伴早期静脉充盈,同时可见局部神经结构(坐骨神经)可能受累,最可能的诊断为:
高流型动静脉畸形(AVM)合并坐骨神经受压
如需进一步确诊或评估病变范围,可行血管造影(DSA)以明确供血动脉及引流静脉分布。
四、治疗方案与康复计划
1. 治疗策略:
• 血管介入治疗:包括经皮硬化治疗(sclerotherapy)或经动脉栓塞术(embolization)以减少畸形血管的血流量。该方法可有效控制出血、减小病变体积,但对深部神经、肌肉结构需谨慎操作,以避免并发症。
• 手术干预:对于症状明显、神经受压程度较重的患者,可考虑外科手术,进行病变血管切除或结扎,并释放被缠绕或压迫的神经,以缓解痛感和潜在的神经功能障碍。
• 综合治疗:介入 + 外科手术联合应用,个别情况下配合术中或术后硬化治疗,可提高治愈率并减少复发机会。
2. 康复/运动处方:
基于患者目前症状(行走痛、可能的神经受压)及血管畸形性质,运动方案宜在病变处获得相对稳定或减压后进行。
• 急性期或治疗初期
▪ 运动频率:建议每周1~2次轻度活动,以避免过度牵拉受压神经。
▪ 运动强度:宜维持在低负荷水平(如小范围被动或主动关节活动),避免剧烈运动。
▪ 运动时间:每次10~15分钟,随时监测主观疼痛及局部情况。
▪ 运动方式:重点放在下肢轻度伸屈练习,如坐位或仰卧位的抬腿和膝关节活动,温和的腿部按摩(避免直接按压病灶区域)。
▪ 若患者合并神经痛或局部肿胀明显,应及时减少活动量并向专业医生咨询。
• 慢性康复期或术后康复
▪ 运动频率:可逐渐增加至每周3~4次,根据耐受性和医生评估结果调整。
▪ 运动强度:从低至中等强度,可适度加入使用弹力带的肌力练习,注意避免病变部位过度负重。
▪ 运动时间:延长至每次20~30分钟,视主观感受调整。
▪ 运动方式:可逐渐添加低冲击有氧运动(如游泳、单车),并开始一些核心稳定训练,以减轻下肢单一负担。
▪ 进阶策略:配合疼痛恢复情况及康复师指导,阶段性增加力量训练和关节灵活度训练,但仍需避免局部过度牵拉或撞击。
• 安全注意事项:
▪ 避免运动时的过度疲劳和碰撞,防止血管意外破裂或增加神经压迫。
▪ 若出现明显疼痛加剧或局部肿胀,需暂停训练并尽快就医。
▪ 结合个体差异,若患者有其他系统疾病或体能受限,应咨询专科医师后制定个性化康复方案。
免责声明:
本报告基于现有影像及病史信息做出参考性分析,不能替代线下面诊或专业医生意见。若有进一步疑问或病情变化,建议及时就诊或咨询相关专科医生。
人类医生最终诊断
部分血栓形成的动静脉畸形导致坐骨神经卡压性神经病