Osteochondritis dissecans of the knee



Clinical History
A small displaced bone fragment from the medial femoral condyle.
Imaging Findings
The patient presented in the outpatient clinic complaining of non-specific knee pain, poorly localised and related to athletic activities. The patient also complained of mild knee swelling, also related to athletic activities, but with no mechanical symptoms or locking. The duration of the symptoms was approximately 12 months, with gradual worsening over this time. There was no relation with trauma or any other subtle event. The was no past medical history.
No loose bodies were identified on physical examination. There was a mild effusion of the knee and relevant atrophy of the quadriceps. The patient walked with an externally rotated gait (trying to avoid contact of the tibial spine and medial femoral condyle). The McMurray test and Wilson test (pain on knee extension with the tibia in internal rotation, which is alleviated by external rotation) were both positive.
Routine X-ray films revealed a small loose body which was separated from the base of the medial condyle of the femoral bone by a radiolucent zone. On CT, an intra-articular small fragment of bone was seen in the intercondylar notch of the femur. This was closely related to an articular defect on the lateral side of the medial femoral condyle. The fragment had smooth margins. MR imaging confirmed the existence of a small displaced bone fragment from the overlying anterior surface of the medial femoral condyle. The MRI findings suggested the presence of an unstable lesion.
The lesion was evaluated with arthroscopy and a diagnosis of osteochondritis dissecans was confirmed. A loose body of dimensions 0.5cm x 1cm was found and removed. The margin of the lesion was found to be unstable and was pinned with three absorbable pins. The crater of the lesion was drilled until bleeding bone was exposed in an effort to encourage filling with connective tissue, which ultimately may undergo chondral metaplasia.
Discussion
Osteochondritis dissecans (OCD) indicates fragmentation and possible separation of a portion of the articular surface. The age of onset varies from childhood to middle age, but most frequently occurs between 15 and 20 years. Men are affected more frequently than women. Single or multiple sites can be affected. In 51% of patients the medial femoral condyle on the lateral side is involved (the classical location). Patients may be entirely asymptomatic. Pain aggravated by movement, limitation of motion, clicking, locking and swelling may be apparent. Although trauma is often the cause, in about 50% of cases, a family history may also be seen in OCD of the knee. Major alterations associated with familial cases of OCD are short stature, endocrine dysfunction, Scheuermann's disease, Osgood-Schlatter disease, tibia vara and the carpal tunnel syndrome.
It is believed that OCD is the eventual result of an osteochondral fracture. Because of the insensitivity of subchondral bone, with the absence of recognisable symptoms and signs in many cases, it is not always possible to define the time and the mechanism of the injury or to determine if more than one injury has occurred or to exclude possible non-traumatic factors.
The presence and the degree of displacement of the chondral or osteochondral fragment can vary. Some bodies may be torn free immediately, whereas others remain attached and undergo remodelling owing to a retained blood supply from adjacent soft tissue structures. Arthroscopic findings confirm the existence of a spectrum of abnormalities ranging from intact overlying cartilage to cartilage disruption with a displaced fragment. A classic defect on the inner aspect of the medial femoral condyle occurs in 69% of cases. A medial condylar lesion is present in 10-30%.
The natural history of an OCD lesion can follow several different paths depending on patient age, lesion extension or articular cartilage involvement. In adults the lesions commonly develop into arthritis, with larger defects giving more obvious and earlier degenerative changes. On the other hand OCD lesions in adolescents have a different outcome regarding arthritis as an end point of the disease.
Considerable interest has developed concerning the determination of the stability of the fragment. There are many imaging methods that can provide information about this, namely routine radiography, CT, scintigraphy, MR imaging and MR arthrography. However none is ideal. With CT the lesion size, configuration and relationship to the articular surface can be determined and fragmentation and collapse of the partially separated body can be recognised. Studies have used MR imaging to evaluate the status of the overlying cartilage and the signal intensity characteristics of the zone between the lesion and the parent bone. On T2-weighted images, a high signal intensity line in the zone, indicative of fluid or granulation tissue, has proved to be a frequent and important sign, but still it is not infalliable evidence of an unstable lesion. The presence of fluid encircling the fragment or focal cystic areas beneath the fragment are the best indicators of such instability. Also the presence of a high signal intensity line through the articular cartilage or a focal articular defect are indicators of instability. MRI has proved to be a highly sensitive method for detecting unstable OCD. Absence of a zone of high signal intensity is a reliable sign of lesion stability. The intravenous (i.v.) or intraarticular administration of a gadolinium contrast agent has been used as a supplementary MRI method. With i.v. administration, there is enhancement of the zone between the fragment and the parent zone. Absence of such enhancement corresponds to a stable fragment with subjacent trabecular and without granulation tissue. The use of MR arthrography appears to have merit owing to the large amounts of fluid that may be introduced into the joint. The detection of fluid with MRI varies according to the methods that are employed.
The majority of OCD lesions require some treatment, primarily guided by the type of lesion. OCD may be present as (i) a cartilage defect alone, (ii) an in-situ fragment, (iii) displaced fragments, repairable or non repairable, and (iv) massive defects. Fragments that are ballotable, but associated with intact overlying cartilage, and in-situ fragments, may be fixed surgically. Those fragments that are grossly loose may be removed. When there are signs of dissection, the results are better after operative than after conservative treatments. In patients undergoing conservative treatment, a good clinical outcome is likely when the femoral growth plate is open, when OCD is small and when the lesion is determined to be stable by MRI. When a cartilage fracture or articular defect is found on MRI, the patient is likely to have a poor outcome.
In juvenile cases the same parameters apply, but we should keep in mind that some of these lesions have an intrinsic capacity to heal. The results are better in young patients than in adult patients. Lesions in the classical location tend to have a better prognosis than those in an unusual location. Usually bone scan or MRI can determine whether healing is occurring. MRI was previously used to monitor the short-term outcome of OCD after conservative or surgical treatment. Now MRI is used for long-term follow-up studies to assess the condition of the bony fragment, parent bone and interface, so as to determine no change, partial or complete remission, or progression of OCD. The rates of remission and progression have proved to be not significantly different between conservative and surgical treatment.
Differential Diagnosis List
Final Diagnosis
Osteochondritis dissecans of the knee
Liscense
Figures
CT image

CT images

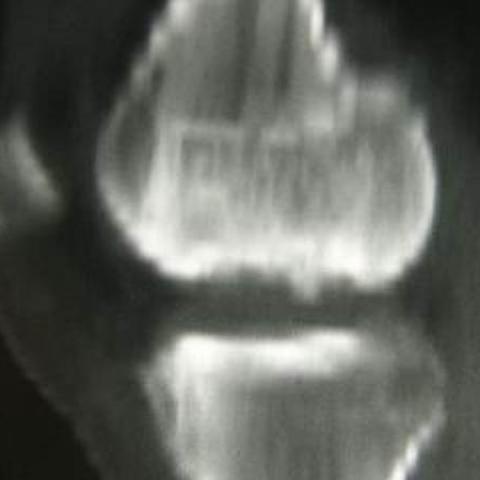

T1-weighted MRI image


T2-weighted MRI image

T2-weighted MRI image


Imaging Findings
This patient is a 17-year-old male whose primary imaging data includes CT and MRI. Based on the provided images, the following observations can be made:
• A small bone fragment is visible near the medial femoral condyle, showing a certain degree of separation from the distal femoral surface. On the axial CT images, it appears partially connected to the parent bone or significantly displaced.
• In the MRI sequences, an abnormal signal line is observed beneath the subchondral area of the lesion. Some slices show a high-signal band or cystic area under the cartilage, suggesting the presence of fluid or granulation tissue between the cartilage and subchondral bone.
• No significant large-scale swelling or obvious soft tissue injury is seen in the surrounding soft tissues. However, there is potential instability between the local cortical bone and cartilage.
• The lesion is mainly located in the weight-bearing region of the medial femoral condyle (a classic location), consistent with common osteochondral lesions in adolescents.
Potential Diagnoses
- Osteochondritis Dissecans (OCD)
Typically occurs in adolescents to young adults, commonly involving the weight-bearing surface of the medial femoral condyle. Imaging frequently shows partial separation or fragmentation of the articular cartilage and subchondral bone, often with a high-signal rim or cystic lesion around the separated area. This fits the imaging and clinical features seen in this case.
- Osteochondral fracture
Often related to acute trauma, with a subchondral fracture line or a small bone fragment visible locally. However, this usually comes with a clear history of acute injury. Although this patient has a small bone fragment, there is no clear description of acute trauma, so differentiation is necessary.
- Subchondral bone cyst in the distal femur or other rare lesions
Certain degenerative changes or cystic lesions in joints can also appear as subchondral cysts. However, this is uncommon in adolescents, and it does not match the obvious osteochondral fragment shown in this case.
Final Diagnosis
Based on the patient’s typical age range (15–20 years old, more common in males), clinical presentation (possible pain, restricted activity, joint locking or clicking), imaging findings of a partially separated osteochondral fragment in the medial femoral condyle with potential displacement, plus abnormal high signal and separation lines under the cartilage, the most likely diagnosis is Osteochondritis Dissecans (OCD).
Treatment Plan and Rehabilitation
The choice of treatment strategy depends on the stability and size of the fragment as well as symptom severity:
- Conservative Treatment
For cases where the subchondral bone fragment remains relatively stable, and the cartilage surface is intact or mildly damaged with mild symptoms, conservative management may be preferred. This includes:
- Reducing weight-bearing activities on the affected leg; if necessary, using crutches for temporary non-weight-bearing.
- Using a knee brace or support to help stabilize the joint.
- Regular imaging follow-up (MRI or CT) to monitor osteochondral healing and stability.
- Surgical Treatment
If imaging or clinical findings indicate a significantly loosened or detached (unstable) osteochondral fragment, or if conservative treatment is not effective, surgical intervention might be considered. Main treatment options include:
- Osteochondral Fragment Fixation: For fragments that still have blood supply or can be repaired, use bone pins or absorbable fixation devices for reinforcement.
- Osteochondral Grafting or Repair: If fragments are nonviable or if the articular surface is severely damaged, autologous or allograft osteochondral transplantation may be considered.
- Debridement/Loose Body Removal: For completely detached fragments that cannot be repaired, arthroscopic removal and smoothing of the cartilage surface can be performed.
Rehabilitation/Exercise Prescription Recommendations (FITT-VP Principle):
1. Frequency: In the early stages, joint rehabilitation training 3–4 times per week with proper rest intervals to minimize excessive local stress.
2. Intensity: Start with low to moderate intensity, avoiding excessive weight-bearing and repeated joint impact. Emphasize quadriceps isometric contractions in seated or supine positions, gradually increasing resistance as tolerated.
3. Time: Each rehabilitation session can last for about 20–30 minutes, adjustable based on tolerance, ensuring avoidance of marked pain or joint swelling.
4. Type: Early stages may involve aquatic therapy, non-weight-bearing joint exercises, static squats, or straight leg lifts. Mid to late stages can progressively incorporate light resistance band exercises, low-resistance cycling, and other aerobic activities.
5. Progression: Gradually increase the range of motion, strength, and weight-bearing intensity according to knee stability and pain levels.
6. Special Note: For patients with fragile bones or other systemic conditions, communicate promptly with specialized medical staff, and adjust training frequency and methods according to joint stability.
Disclaimer: This report is a reference analysis based on the existing imaging data and medical history; it cannot replace in-person medical consultation or professional medical advice. If you have any questions or if your condition changes, please seek medical attention promptly.
Human Doctor Final Diagnosis
Osteochondritis dissecans of the knee