青少年髋关节无血管性坏死



临床病史
这名患者出生于刚果,于9个月大时被诊断出患有镰状细胞病。MRI显示左髋关节有股骨头坏死(AVN)。我们展示了一系列普通X线平片和MRI,用以说明因镰状细胞病导致的髋关节股骨头坏死的发展过程及治疗方法。
影像学表现
患者主诉左髋疼痛加重已数周。其既往病史包括镰状细胞病。无家族性髋关节疾病史。对疼痛髋关节的检查显示内旋活动范围减少,并在各个动作平面的终末范围出现痉挛。平片提示骨软骨骨折并累及骺部。患者入院接受皮肤牵引治疗,等待骨扫描和MRI检查。MRI和骨扫描确诊左髋股骨头坏死(AVN)及脾大。患者随后以部分负重拄拐出院。 八个月后,患者经门诊因跛行加重及左髋疼痛加剧两周再次入院。检查再次发现髋关节活动范围减少:屈曲120度,内旋0度,外旋30度,外展40度。患者接受皮肤牵引治疗后效果良好,24小时后以无负重状态出院,并安排了住院行关节造影检查。关节造影在日间手术中进行,结果显示左髋存在明显的铰链式外展。六周后,患者行股骨近端外翻截骨术,并进行了髂腰肌和内收肌松解术。术后患者采用牵引和单侧髋管石膏固定,并以无负重状态出院。计划日后取出螺钉。
病情讨论
镰状细胞病是一种常染色体隐性遗传的慢性血红蛋白病。在镰状细胞病中,无菌性骨骼病变有两种原因:慢性溶血性贫血导致骨髓增生,以及缺氧导致红细胞镰状化、缺血和梗死。1 在青春期和成年期,镰状细胞病的一种常见并发症是血供由终末动脉供应区域(如股骨头或肱骨头)发生的股骨头坏死(AVN)。患者通常会出现与患关节功能受限相关的疼痛。AVN晚期常见慢性疼痛,尤其在股骨头坏死时更为明显。负重会加重因AVN导致的疼痛。镰状细胞病患者的骨和骨髓梗死可导致以下影像学改变: • 骨溶解(急性梗死时) • AVN • 关节崩解 • 骨髓硬化 • 骨膜反应(在成人中不常见) • H形椎体(椎体终板呈阶梯状凹陷)4 AVN区域在影像学上可表现为骨硬化并伴有继发的修复反应,最终导致骨和关节的退变性破坏。1991年在英国的一项研究中,对41例镰状细胞病患者进行观察,其中有11例(41%)发生了股骨头坏死,7例(26%)为双侧病变。2 MRI是检测镰状细胞病患者早期AVN征象以及识别骨髓炎发作的最佳方法。核素扫描也可用于检测早期AVN。普通放射学在评估亚急性和慢性梗死时有所帮助,但在AVN的急性期价值有限,此时MRI也优势不大。3 Perthes病通常影响年幼的儿童。在年龄较大的儿童和青少年中,所谓的Perthes“病变”可能等同于特发性AVN。
鉴别诊断列表
最终诊断
左侧髋关节股骨头坏死,继发于镰状细胞病。
证书
(无内容可翻译)
图像分析
图1. 初次就诊时的X线片

图2. 就诊后1个月的X线片。

图 3. 就诊 3 个月后的 X 线片

图4. 术前,就诊后9个月。

图5. 近端股骨外翻截骨术术后X线片
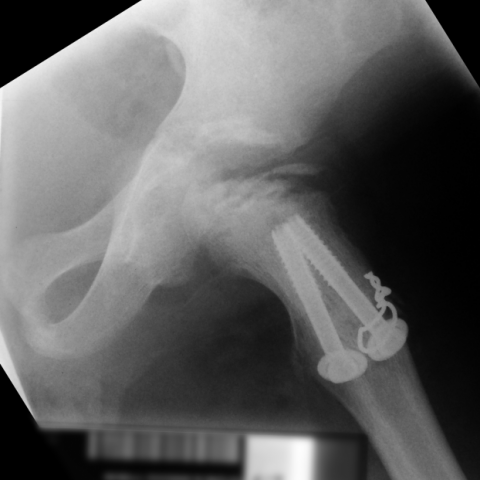
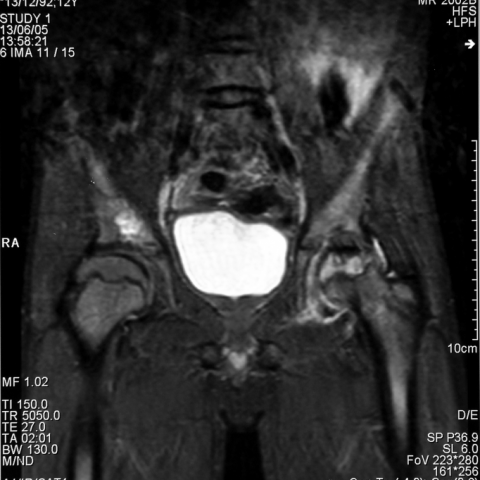
图6. MRI扫描。冠状位STIR序列:左侧股骨头可见大范围信号异常。股骨头中央部位呈异常低信号,且股骨颈可见异质性信号。关节腔内有少量积液,但无滑膜增厚。股骨颈内侧皮质增厚,提示可能存在骨膜抬起,与既往损伤相一致。右侧股骨头表现为扁平和增宽,但信号相对正常,提示先前曾发生股骨头缺血性坏死。
医学影像分析报告
1. 影像学发现
基于提供的髋关节正位平片及MRI影像,本例左侧股骨头可见结构异常。主要表现包括:
- 股骨头形态异常:在一些平片上可见左侧股骨头轮廓轻度塌陷或变平,以及存在硬化样改变。
- 密度变化:出现局部硬化带及透亮区,提示死骨及修复反应并存。
- 关节间隙:尚可见一定程度的关节间隙变化,部分病例可合并软骨下骨折或骨塌陷,但具体细节需结合多角度影像。
- MRI信号:左侧股骨头于T1、T2加权像可见信号改变,提示局部无血供区及骨髓水肿;特征性异常信号带有助于早期诊断股骨头坏死。
整体影像特征符合股骨头缺血性坏死(Avascular Necrosis, AVN)改变,尤其在既往已经确诊的镰状细胞病(Sickle Cell Disease, SCD)背景下。
2. 潜在诊断
基于患者的临床信息(13岁,男性,自幼患有镰状细胞病)以及上述影像学表现,主要考虑以下潜在诊断:
- 股骨头缺血性坏死(AVN):
- 镰状细胞病是导致股骨头AVN的常见病因之一,因红细胞 sickling 及血流障碍导致骨局部供血不足所致。
- 影像学上可见股骨头塌陷、密度异常、硬化带及软骨下 fracture line 等典型表现。
- 骨骺坏死疾病(如 Legg-Calvé-Perthes 病):
- 多见于4~10岁患儿,但若出现影像学类似AVN的表现,也需考虑后续鉴别。
- 本例患者年龄偏大(13岁),结合其基础病因(镰状细胞病),Perthes 病的可能性较低,且通常病程及临床特点不同。
- 骨髓炎或感染性病变:
- 鉴于镰状细胞病患者易发生骨髓炎,偶可出现类似骨坏死的影像表现。
- 但MRI通常可鉴别感染与无菌性坏死,临床症状亦不完全相同。
结合其既往诊断,最可能的仍是镰状细胞病所致的股骨头无菌性坏死。
3. 最终诊断
综合患者年龄、基础病史(自幼被诊断为镰状细胞病)、临床症状(髋关节疼痛、活动受限等常见表现)及影像学所见(股骨头塌陷、硬化及MRI信号改变),本例最可能的诊断为:
左侧股骨头缺血性坏死(AVN)继发于镰状细胞病。
若仍有疑问,或需进一步评估病变活动度及软骨下骨折范围,可考虑更高分辨率的MRI序列检查或必要时行其他影像学及实验室检查以排除感染等并发症。
4. 治疗方案与康复计划
以下治疗策略可结合患者实际情况及医生团队建议进行综合评估与选择:
- 保守治疗:
- 限制负重:可使用拐杖或助行器,减少对患侧髋关节的持续压力。
- 镇痛及抗炎治疗:口服非甾体抗炎药(NSAIDs)或其他镇痛药以缓解疼痛。
- 密切监测:通过定期影像随访,观察股骨头坏死范围及塌陷程度。
- 手术治疗:
- 髓芯减压术(Core Decompression):适用于疾病早期,旨在减轻髓内压力并促进新生血管生长。
- 带血管蒂骨移植:必要时可考虑以促进局部修复。
- 关节重建手术:若出现明显塌陷、关节炎变或功能障碍严重,可考虑髋关节置换术。
- 康复与运动处方:
- 早期康复:在急性或术后初期,可进行非负重或部分负重的关节活动练习,如坐位或卧位下的髋关节主动、被动活动,维持关节活动度并预防肌萎缩。
- 循序渐进的运动强度:根据FITT-VP原则(频率Frequency、强度Intensity、时间Time、类型Type、进程Progression、以及体积Volume),逐步增加活动量。例如:
- 频率:每周3~4次,间隔适当休息。
- 强度:以不引起明显疼痛为原则,从低强度开始(如弹力带轻度抗阻训练)。
- 时间:初始每次10~15分钟,随后逐渐延长至30分钟。
- 类型:可先行静态肌力练习,如股四头肌等长收缩;后期再加入适度负重及步态训练。
- 进程:随患者耐受度及临床改善情况,逐渐添加阻力、延长时间。
- 注意安全性:避免剧烈冲击性运动,密切关注髋关节疼痛和肿胀反应;如出现明显症状,应及时复诊。
个体化原则
在整个康复阶段,应根据患者骨骼状况、疼痛程度及心肺耐受情况对运动处方进行微调,并与专科医生及康复治疗师紧密协作,以最大化康复效果并降低并发症风险。
免责声明:本报告为参考性医学分析,不能替代线下面诊或专业医生意见。患者应在专科医生和医疗团队指导下进行进一步评估和治疗。
人类医生最终诊断
左侧髋关节股骨头坏死,继发于镰状细胞病。