侵袭性椎体血管瘤


临床病史
一名27岁的男性患者,出现进行性下肢无力。初始影像学检查显示椎体破坏性病变并伴有椎管受压,怀疑是恶性肿瘤。患者接受了内固定手术并进行了活检。
影像学表现
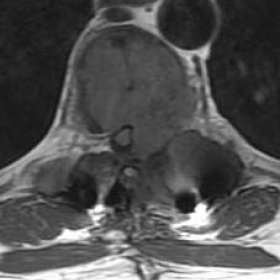
影像显示一个大范围扩张性病变浸润了整个D7椎体及其左侧椎弓,并突破了骨皮质。椎体出现中央楔形改变。可见神经受累,包括椎管内硬膜外及椎间孔内的扩展。由于肿块病变的存在,脊髓受到压迫并被推移;脊髓内T2高信号表现提示脊髓病变。
所描述的扩张性破坏性椎体病变在T1序列上呈低信号、在T2序列上呈高信号,并伴有显著增强。病变边缘呈分叶状,在所有成像序列中中心可见低信号条纹,呈现蜂窝样改变。
病情讨论
背景:
血管瘤是血管畸形,组织学上可分为:毛细血管型、海绵状型、动静脉型和静脉型。骨性血管瘤通常为毛细血管型或海绵状型 [1]。
影像和临床视角:
典型的椎体血管瘤通常体积小,常为多发,无症状,且多在影像检查时偶然发现。这些血管瘤的影像表现反映了其组织学成分。在普通放射学和CT影像上,可见粗大的垂直骨小梁条纹,代表骨强化。文献中对这种表现的描述各异,如“波点样”、“灯芯绒样”、“盐和胡椒样”、“蜂窝样”等。在MRI上,除了可见典型的骨小梁条纹外,典型的骨性血管瘤在T1和T2序列中均显示高信号,反映了病灶内的脂肪成分。血管成分则使其在T2信号上呈现更高的亮度 [2]。
在MRI上(尤其是T1序列),椎体血管瘤也可能表现为中等或低信号,这主要是由于脂肪成分较少。然而,这种非典型血管瘤通常仍然无症状 [2]。
在FDG PET中,椎体血管瘤呈现光减现象,说明其代谢不活跃 [3]。
在极少数报道的病例中,椎体血管瘤具有侵袭性。所谓侵袭性血管瘤,指累及整个椎体并延伸至神经弓的血管瘤。在这类病例中,可见骨质膨胀和膨隆,伴随椎体塌陷、软组织受累以及后续神经受损 [4-6]。
在MRI上识别侵袭性椎体血管瘤充满挑战,尤其当考虑到其他更可能引起类似表现的鉴别诊断时。这些可致椎体膨胀性破坏的病变包括:转移瘤(尤其是肾脏和甲状腺来源)、骨髓瘤、浆细胞瘤、淋巴瘤、脊索瘤、嗜酸性肉芽肿、GCT(巨细胞瘤)、棕色瘤和血管肉瘤。在结合完整临床表现的同时,影像学特征也有助于排除大部分病变。单一椎体受累(常见于胸椎)、整个椎体累及、向椎弓根延伸、膨隆变形、T2高信号、条纹状及蜂窝状改变是血管瘤的特征 [7]。
结果:
本病例活检标本的病理结果显示:血管腔隙内衬扁平的内皮细胞并充满血液,与血管瘤相符。
要点总结:
本病例报道中,我们提出了椎体血管瘤可导致脊髓病变。对于伴随脊髓病的膨胀性破坏性椎体病变,侵袭性血管瘤应被纳入鉴别诊断。单一椎体(常位于胸椎)、累及整个椎体、波及椎弓根、膨隆、T2高信号、强化明显、条纹状及蜂窝状改变均提示血管瘤的可能性。
鉴别诊断列表
最终诊断
侵袭性椎体血管瘤
图像分析
磁共振图像,轴位面


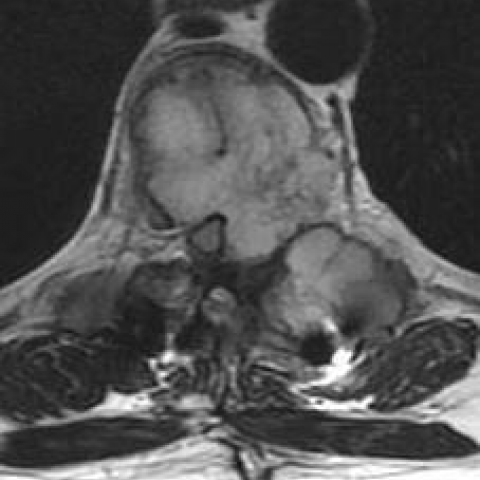

MR T2图像,矢状面




MR T1加权对比增强前后图像




一、影像学发现
根据提供的磁共振成像(MRI)图像及患者病史,可见以下主要表现:
- 病灶主要位于胸椎某一椎体(从图像上可见),累及整个椎体并向椎弓根延伸。
- 病变呈现明显的椎体膨胀、部分骨质破坏及椎管受压征象,脊髓周围可见占位压迫痕迹(对应患者的下肢无力症状)。
- MRI的T2加权像呈高信号,T1加权像部分区域呈中高信号混杂,表现有较明显的血管性病变特征(高T2信号多与血管和脂肪成分有关)。
- 病变在椎体内可见“蜂窝状”或“条索状”强化(从形态上可类比“蜂窝”“条纹”),提示血管丰富或处于活跃状态。
- 邻近椎间盘未见明显破坏,侧方软组织可见略微膨隆,但整体形态尚规整。
二、潜在诊断
结合患者年龄(27岁)、进行性下肢乏力、影像学所见椎体破坏并软组织膨隆等特点,可考虑以下几种鉴别诊断:
- 侵袭性椎体血管瘤(Aggressive Vertebral Hemangioma)
特点:常表现为椎体广泛累及、骨皮质膨胀、椎管内压迫症状;MRI上T1、T2呈不同程度高信号,T2尤为高亮;富血管性病变常有明显强化。 - 转移瘤(如肾癌转移、甲状腺癌转移等)
特点:易出现骨质破坏、脊髓受压;但往往病变可见更广泛的骨质破坏、强化模式不及血管瘤的“蜂窝状”或“条纹状”。临床上多有原发病灶史。 - 浆细胞瘤/多发性骨髓瘤
特点:好发于椎体,可出现侵蚀性破坏,但常伴血象或蛋白电泳异常。MRI信号多为T1低或等信号,T2高信号,但缺乏典型血管瘤样强化特征。 - 淋巴瘤
特点:可有椎体受侵并软组织病变,信号常较均匀;常伴全身症状(发热、盗汗、体重下降等),可在PET-CT上表现出代谢活跃。 - 脊索瘤、骨巨细胞瘤或其它少见肿瘤
特点:可造成局部骨质破坏;但MRI特色与椎体血管瘤有一定差异,如脊索瘤常为骶骨段常见,骨巨细胞瘤好发于骺-干骺端,信号及强化模式不同。
三、最终诊断
基于以下综合因素可明确本例诊断为侵袭性椎体血管瘤(又称侵袭性椎体海绵状血管瘤):
- 组织病理学证实:活检结果显示血管腔隙被扁平内皮细胞所衬,且腔内含血液,符合血管瘤病理特征。
- 影像学:融合了血管瘤在MRI上的典型高T2信号、蜜蜂窝/条索状表现,以及椎体膨胀所致的破坏性改变。
- 临床表现:患者出现下肢进行性乏力,提示脊髓受压,有别于典型静止性椎体血管瘤的无症状或偶然发现。
因此,最终诊断为“侵袭性椎体血管瘤”。
四、治疗方案与康复计划
- 治疗策略
- 手术干预:对于出现脊髓压迫、神经功能缺损症状的侵袭性血管瘤,手术减压+内部固定是常见方案,必要时可使用椎体成形术(如椎体强化)以支撑椎体结构。部分病例中也可考虑切除病变并重建。
- 放射治疗:对血管瘤较为敏感,可作为手术后辅助或不宜手术者的替代方式,减轻肿瘤增长及压迫。
- 血管栓塞:在手术前行血管栓塞可减少术中出血风险,必要时采用。
- 药物管理:对于有神经炎症反应的患者,可考虑短期皮质类固醇减轻脊髓水肿。但其使用需谨慎遵医嘱。
- 康复/运动处方
在手术或其他综合治疗后,为了恢复体能和脊柱稳定性,建议采用循序渐进的个体化康复训练方案,遵循FITT-VP(频率Frequency、强度Intensity、时间Time、方式Type、进阶Progression、体量Volume、个体Individual差异)的原则。
- 早期康复(术后1-2周)
- 主要以保护性练习与基础床上活动为主,避免过度负重和剧烈活动。
- 建议躺在床上做轻度主动或被动下肢关节活动(如抬腿、踝泵运动),每天2-3次,每次5-10分钟。
- 在保护腰背部的情况下,可尝试简单的翻身、坐起训练,保持肌肉基本的功能活动度。
- 中期康复(术后2-6周)
- 可根据情况逐渐增加负重活动,如站立和短距离行走(必要时使用支具或助行器)。
- 加强核心肌群训练,如小幅度的“平板支撑”变式(需在专业人士指导下,以防脊柱再受伤)。
- 每周运动频率约3-4次,每次20-30分钟。可结合简单拉伸和耐力训练。
- 后期康复(术后6周及以后)
- 可逐渐恢复常规日常活动,强化背肌、腹肌等核心训练,确保脊柱稳定性。
- 可在水中进行有氧运动(如水中步行、水中小器械练习),减少关节和椎体压力。
- 结合物理治疗师的指导,逐步提高训练强度,每周3-5次,每次30-45分钟。
- 注意事项
- 密切观察有无神经症状加重、疼痛加剧或麻木范围扩大,如出现需及时就医评估。
- 在整个康复过程中,要根据疼痛及耐受度随时调整运动方案,避免过度负荷。
- 早期康复(术后1-2周)
免责声明
本报告为基于提供材料所作的参考性分析,不能替代线下面诊或专业医生的意见。具体治疗和康复方案应结合患者的实际情况和专业指导后执行。
人类医生最终诊断
侵袭性椎体血管瘤